O Ano Global é uma iniciativa anual da International Association for the Study of Pain - IASP que visa destacar um tema específico relacionado com a dor, promovendo a disseminação de conhecimento científico, boas práticas clínicas e ações de mobilização e sensibilização junto da comunidade científica, decisores políticos e sociedade civil.
ANO GLOBAL 2026 - Dor Neuropática

Em 2026, a International Association for the Study of Pain (IASP) dedica o Ano Global ao tema da Dor Neuropática, reforçando a importância da consciencialização, educação e investigação nesta área fundamental da Medicina da Dor.
A dor neuropática resulta de uma lesão ou doença do sistema somatossensorial, podendo manifestar-se como dor espontânea ou provocada. É frequentemente descrita como dor em queimadura, choque elétrico, formigueiro ou dor lancinante.
Estima-se que centenas de milhões de pessoas em todo o mundo vivam com dor neuropática, com impacto significativo na qualidade de vida, funcionalidade e saúde mental, tornando este tema uma prioridade global.

O Ano Global 2026 dedicado à Dor Neuropática constitui uma oportunidade para refletir sobre o conhecimento atualmente disponível, analisar os pontos fortes e as limitações das abordagens terapêuticas existentes, bem como as lacunas de conhecimento, e identificar prioridades para a investigação futura e para o desenvolvimento de potenciais terapias.
Em particular, o enfoque incidirá em:
(1) otimizar a investigação pré-clínica e clínica rigorosa, de modo a expandir a evidência científica disponível;
(2) incentivar a investigação que explore de forma robusta o potencial da medicina de precisão na dor neuropática.
Objetivos do Ano Global 2026
- Aumentar a consciencialização global sobre a dor neuropática e o seu impacto nos indivíduos e nas comunidades, através da disponibilização de recursos educativos baseados na evidência científica dirigidos a profissionais de saúde, pessoas com dor e ao público em geral.
- Incentivar a utilização de metodologias de investigação rigorosas e a colaboração interdisciplinar, com vista a aprofundar o conhecimento sobre a dor neuropática e o potencial de melhoria das abordagens terapêuticas, incluindo a medicina de precisão.
- Promover iniciativas de política de saúde e ações de sensibilização e mobilização, com o objetivo de melhorar a prevenção, o diagnóstico e o tratamento da dor neuropática a nível global.
Recursos sobre o Ano Global 2026
- FACT SHEETS
- An Overview of Neuropathic Pain and Its Impact (download pdf)
- ARTIGOS PUBLICADOS NA REVISTA PAIN
- WEBINARS E FORMAÇÃO (A campanha inclui também webinars e recursos formativos através do Pain Education Resource Center (PERC), promovendo a discussão multidisciplinar e a partilha de conhecimento.)
- Consulte os webinares disponíveis aqui: https://perc.iasp-pain.org/2026-global-year
Fonte: https://www.iasp-pain.org/advocacy/global-year/neuropathic-pain-2026/
ANO GLOBAL 2025 - GESTÃO E TRATAMENTO DA DOR, EDUCAÇÃO E INVESTIGAÇÃO EM CONTEXTOS DE BAIXO E MÉDIO RENDIMENTO

A cada ano, a IASP lança um olhar dedicado sobre uma dimensão da Dor, mobilizando consciências e inspirando uma ação global para um cuidado mais equitativo e humano. Em 2025, o foco estará na Gestão da Dor, na Investigação e na Educação em contextos com recursos limitados — desde países de baixo e médio rendimento até comunidades indígenas, grupos culturalmente diversos e populações refugiadas em países de elevado rendimento.
“O tema deste Ano Global é consistente com a nossa missão: ‘A IASP reúne cientistas, clínicos, prestadores de cuidados de saúde e decisores políticos para estimular e apoiar o estudo da dor e para traduzir esse conhecimento numa melhoria do alívio da dor em todo o mundo.’
Inevitavelmente, o foco principal será nos países de baixo e médio rendimento, onde reside 83% da população mundial. No entanto, neste contexto, a palavra “contextos” é utilizada para incluir não só os países de baixo e médio rendimento, mas também populações desfavorecidas em economias de elevado rendimento.”, Andrew Rice, Presidente da IASP
Missão e Objectivos
O Ano Global da IASP 2025 identificará os desafios e as oportunidades na abordagem da Dor em contextos de baixo e médio rendimento. Defenderá um maior financiamento para a investigação de alta qualidade, abordando lacunas de investigação importantes, uma melhor educação dos profissionais de saúde para melhorar os cuidados com a Dor e o acesso a uma gestão da Dor de alta qualidade em todos os contextos. Tem como objetivo melhorar a formação dos clínicos em matéria de educação para a Dor, promover a autogestão e incentivar os cuidados interdisciplinares e multidisciplinares para a Dor crónica. A nossa esperança é que ajude a promover a equidade a nível comunitário e à escala global.
Recursos sobre o Ano Global da IASP 2025
Os recursos disponíveis incluem factsheets, podcasts, webinares e entrevistas com especialistas. Serão destacados artigos de investigação relevantes na PAIN e nos Relatórios PAIN.
-
Fact Sheets:
- Introduction to the IASP 2025 Global Year: Pain Management, Research, and Education in Low- and Middle-Income Settings (pdf)
- Setting up Pain Management Services in Low- and Middle-Income Settings (pdf)
- Setting Clinical Pain Research Priorities in Low- and Middle-Income Settings (pdf)
- Pain Education Curricula for Low- and Middle-Income Settings: Two Models for Further Capacity Building (pdf)
- Desafios e Oportunidades para Pesquisas Fundamentais de Alta Qualidade sobre Dor em Países e Contextos de Baixa Renda (pdf)
- Educação para o Manejo da Dor em Contextos de Baixa e Média Renda (pdf)
- Para mais informações e acesso aos recursos sobre o Ano Global 2025: https://www.iasp-pain.org/anoglobal2025
IASP 2024 GLOBAL YEAR: Disparidades Sexuais e de Género na Dor

O Ano Global foca um aspeto especial da dor para aumentar a consciencialização no seio da comunidade da dor e não só.
O Ano Global 2024 examinará o que se sabe sobre as diferenças de sexo e género na perceção e modulação da dor e abordará as disparidades relacionadas com o sexo e o género, tanto na investigação como no tratamento da dor.

OBJECTIVOS E METAS
A IASP está a designar 2024 como o Ano Mundial das Disparidades Sexuais e de Género na Dor.
Apesar da evidência de diferenças relacionadas com o sexo na perceção e modulação da dor em seres humanos e mamíferos não humanos, muitos estudos pré-clínicos ainda não abordam o sexo como uma variável. Ainda menos estudos são dedicados às diferenças de género humano na dor, especialmente à medida que a classificação da identidade de género se torna mais complexa e fluida.
Ao longo de 2024, a IASP examinará o que se sabe sobre as diferenças de sexo e género na perceção e modulação da dor e abordará as disparidades relacionadas com o sexo e o género, tanto na investigação como no tratamento da dor.
O tema deste ano foi selecionado pela Presidente da IASP, Catherine M. Bushnell, PhD.
Objetivos
- Destacar a importância das disparidades de sexo e género na dor e nos cuidados relacionados com a dor.
- Comunicar o conhecimento atual sobre as disparidades de sexo e género, realçando as formas como a variação na dor ocorre, bem como as razões biológicas, psicológicas e socioculturais para isso.
- Refletir sobre os desafios evidenciados por uma abordagem de sexo e género, na compreensão e gestão da dor, assim como abordagens que devemos adotar para superar esses desafios.
Fact Sheets Ano Global 2024
- Gender Differences in Chronic Pain Conditions (versão EN): pdf
- Overview of Sex and Gender Differences in Human Pain (versão EN): pdf
- Engendering Pain: Psychosocial Mechanisms Underlying Sex-related Differences in Pain (versão EN): pdf
- Intersectionality and Pain Across the Life Course (versão EN): pdf
- Biological Mechanisms Underlying Sex Differences in Pain (versão EN): pdf
- Sex/Gender Biases in Pain Research and Clinical Practice (versão EN): pdf
(fonte: https://www.iasp-pain.org/)
IASP 2023 GLOBAL YEAR: TRATAMENTO INTEGRATIVO DA DOR

O Ano Global 2023 “Tratamento Integrativo da Dor” tem como objectivo aumentar a sensibilização para o tratamento integrado da dor e ilustrar os conhecimentos e as incógnitas deste importante tópico através de diferentes iniciativas.
A escolha do tema do tratamento integrado na abordagem da dor encontra a sua relevância em factos como:
- O peso cada vez maior da dor crónica no universo da dor, torna evidente que os atuais modelos de cuidados utilizados para gerir e tratar a dor são frequentemente ineficazes na abordagem do problema clínico;
- A dor crónica é complexa e melhor conceptualizada num quadro biopsicossocial, a melhor forma de a abordar é através da integração de diferentes abordagens de gestão e tratamento;
- As preferências e os valores dos doentes são importantes para a sua adesão ao tratamento e consequentemente, para a eficácia do mesmo, por isso é essencial que os referidos valores e preferências sejam incorporados no plano de tratamento. Essa incorporação é muito mais fácil de realizar nas abordagens de tratamento integrados da dor, do que nas abordagens unimodais ou unidisciplinares.
- A base de evidências para as intervenções individuais de tratamento da dor varia consideravelmente e é particularmente fraca para muitas abordagens não farmacológicas. Quando se trata de integrar duas ou mais abordagens de tratamento, as evidências são extremamente escassas. É necessária uma investigação clínica e translacional alargada para colmatar esta lacuna.
|A IASP define o tratamento integrativo da dor como uma integração de múltiplas abordagens de tratamento baseada em evidências, de coordenação temporária, guiada por mecanismos e individualizada.
Enquadrado no plano de atividades anuais que visam o desenvolvimento desta temática incluem-se as fact sheets, onde podemos encontrar entre outros tópicos resposta às seguintes temáticas:
- O que queremos dizer com “Tratamento Integrativo da Dor”?
- Desenvolvendo um Plano de Tratamento Integrativo da Dor
- Geração e Avaliação de Evidências para Abordagens Integradas no Tratamento da Dor.
• Consulte todas as Fact Sheets do Ano Global 2023 aqui (versão em EN): https://www.iasp-pain.org/resources/fact-sheets/
2022 Ano Global Dor: Do Conhecimento à Prática

O Ano Global centra-se num aspecto especial da dor e no aumento da sua consciencialização dentro da comunidade da dor e para além dela.
O objectivo do Ano Global 2022 é aumentar a consciência do conhecimento da dor e de como esta pode beneficiar aqueles que vivem com dor.
Para suportar este objetivo serão produzidos e divulgados diversos materiais, tais como fact sheets, webinars, notícias, publicações e workshops com vista a trazer o conhecimento para a prática e assim ajudar a melhorar os resultados dos pacientes.
Durante o Ano Global 2022 a IASP e a APED, enquanto seu capítulo nacional, planeam divulgar o conhecimento que foi adquirido na investigação - abrangendo o espectro de investigações desde as moléculas ao paciente no seu contexto biopsicossocial da dor - a investigadores, clínicos, profissionais de saúde multidisciplinares e pacientes em todo o mundo.
Objectivos do Ano Global 2022:
- Comunicar o conhecimento acumulado sobre a dor resultante da investigação recente
- Partilhar histórias e aprendizagens de sucesso
- Destacar os desafios na concepção de novos e mais preditivos estudos pré-clínicos e as novas abordagens para ultrapassar estes desafios
-
+ DIRETRIZES DE PRÁTICA CLÍNICA
As diretrizes de prática clínica (DPCs) foram definidas como “…definições sistematicamente desenvolvidas para auxiliar nas decisões do médico e do paciente sobre cuidados de saúde apropriados para circunstâncias clínicas específicas” [1] ou 'declarações que incluem recomendações, destinadas a otimizar o atendimento ao paciente, que são baseadas numa revisão sistemática de evidências e uma avaliação dos benefícios e malefícios das opções de cuidados alternativos' [2]. O
objetivo geral das DPCs é fornecer recomendações sobre como os profissionais de saúde e outros profissionais devem cuidar de pessoas com condições de doença específicas [3]. Esta ficha informativa tem foco nas DPCs para o tratamento de pessoas com dor. -
+ MODELOS ANIMAIS PARA A INVESTIGAÇÃO EM DOR TRANSLACIONAL
Os animais são usados na investigação pré-clínica para o estudo da etiologia e fisiopatologia da dor, desvendar vias de transdução de sinal, identificar e avaliar novas moléculas e regiões alvo, desenvolver estratégias terapêuticas e analisar a sua eficiência. A experimentação animal oferece a vantagem de que os fatores relevantes para a dor aguda e fatores envolvidos no desenvolvimento e manutenção da dor crónica possam ser investigados sistematicamente para encontrar relações causais, o que frequentemente não é possível em humanos. Exemplos de experimentação animal incluem a investigação de mecanismos genéticos, moleculares e celulares das condições de dor patológica [5]. Os investigadores estão, também, a desenvolver e a usar modelos pré-clínicos animais para avaliar a complexidade sensorial e psicológica da dor crónica.
-
+ ESTUDO DE EFETIVIDADE
Os ensaios clínicos podem ser projetados para testar a eficácia (se uma intervenção produz um efeito em condições ideais) ou a efetividade (se uma intervenção produz um efeito no mundo real). Os estudos de efetividade são muitas vezes referidos como ensaios pragmáticos. Os estudos de eficácia são chamados de ensaios explicativos/expositivos.
-
+ COMO TRADUZIR A INVESTIGAÇÃO DA DOR PARA A PRÁTICA
Apesar de um crescimento substancial na investigação sobre dor em todo o mundo, com uma base de evidências bem estabelecida, são várias as pessoas que, com qualquer idade, continuam a sentir dor pela sua má gestão. Garantir que o conhecimento da investigação se mova de forma eficiente para a prática é a chave para o tratamento eficaz da dor. Surpreendentemente, estima-se que demore cerca de 17 anos para que novos resultados de investigação científica cheguem à prática [6], com atrasos desde a pesquisa laboratorial até a pesquisa clínica e depois para a prática e a política. Esforços intencionais e coordenados são necessários para reduzir esse tempo.
-
+ DESIGUALDADES GLOBAIS NO TRATAMENTO DA DOR: COMO INVESTIGAÇÕES FUTURAS PODEM MELHORAR A ABORDAGEM
As desigualdades no tratamento da dor ocorrem a nível global [6]. Estas desigualdades acontecem tanto em países desenvolvidos como naqueles em desenvolvimento, sendo influenciadas por fatores como raça, género, etnia, status socioeconómico e idade [5,20,25,32]. As desigualdades no tratamento da dor são mais evidentes em países em desenvolvimento devido a falta de literacia sobre a dor, bem como, iniquidades no acesso aos tratamentos para a dor [7,11]. Estas barreiras que dificultam a igualdade nos cuidados com a dor são mais evidentes e complexas quando os fatores socioeconómicos e o contexto sociocultural são considerados [2,18,30,32,35,36] e contribuem para as diferenças individuais entre as populações que são altamente afetadas pelas dificuldades causadas pela dor.
-
+ BIOMARCADORES GENÉTICOS DE ESTADOS DE DOR
O glossário de termos biomarcadores da FDA “Biomarcadores, EndpointS, e outras Ferramentas” (BEST) define um biomarcador como sendo uma "característica definida que é medida como um indicador de processos biológicos normais, processos patológicos, ou respostas biológicas a uma exposição ou intervenção, incluindo intervenções terapêuticas". Tendo em conta a hereditariedade reportada para estados dolorosos de 16-50% (1,2), uma proporção substancial do risco de desenvolver uma condição dolorosa crónica advém de antecedentes genéticos. Para os estados dolorosos, não foram até agora identificados marcadores genéticos robustos.
-
+ INTERVENÇÕES PSICOSSOCIAIS DE SAÚDE DIGITAL NA DOR CRÓNICA
As intervenções psicossociais de saúde digital estão cada vez mais desenvolvidas e são uma opção viável para apoiar a gestão da dor na prática clínica e na comunidade.
-
+ PARECERIAS COM PESSOAS COM DOR EM INVESTIGAÇÃO
A investigação em dor tem gerado muito conhecimento sobre os mecanismos neurobiológicos da dor e sobre a gestão da dor. No entanto, grande parte desse conhecimento não foi comunicado ao grande público nem produziu um impacto
significativo na prática clínica. Alguns destes desafios podem ser ultrapassados através da inclusão de doentes com dor em trabalhos de investigação, versando vários aspetos da mesma, incluindo a investigação translacional, a educação, a
prática clínica (consultar folheto sobre Orientações para a Prática Clínica) e elaboração de propostas políticas. -
+ CÉLULAS E TECIDOS HUMANOS EM ESTUDOS PRÉ-CLÍNICOS: GÂNGLIOS RAQUIDIANOS HUMANOS
A dor é uma experiência sensorial e emocional, comumente iniciada em resposta a um estímulo nóxico. Um grupo de neurónios sensoriais periféricos, conhecidos como nociceptores, são os primeiros neurónios a serem ativados pelo estímulo nóxico. Os corpos celulares dos neurónios sensoriais estão alojados no gânglio do trigémeo (TG) ou no gânglio raquidiano dorsal (DRG), situados bilateralmente e adjacentes ao tronco cerebral ou coluna vertebral. Estes neurónios pseudounipolares dão origem a um ramo periférico que inerva órgãos-alvo, por exemplo a pele e as vísceras, e um ramo central que termina no tronco cerebral ou no corno dorsal da medula espinhal [4]. Os neurónios sensoriais são altamente heterogéneos, com múltiplas subpopulações cada uma possuindo uma constelação de propriedades de resposta a estímulos não nociceptivos e nociceptivos. Os neurónios nociceptivos não são apenas responsáveis por sinalizar a presença de uma lesão aguda no tecido, mas parecem desempenhar um papel essencial na dor persistente e na hipersensibilidade associada a muitos estados de dor crónica. Assim, entender os fundamentos moleculares e celulares da transmissão de sinal em e através dos nociceptores é essencial para o desenvolvimento de tratamentos eficazes e seguros para a dor
-
+ EFEITOS PLACEBO E NOCEBO: IMPORTÂNCIA DAS EXPECTATIVAS DE TRATAMENTO E DA INTERAÇÃO PACIENTEMÉDICO PARA OS RESULTADOS DO TRATAMENTO
A nossa vida é determinada pelas expectativas, oscilando entre a esperança e o medo, mas o quão positivas ou negativas são as nossas expetativas vai depender, em grande parte, das experiências que tivemos e lembramos, bem como do contexto em que construimos as nossas expetativas. Isto aplica-se em todas as áreas da vida, incluindo a medicina. São essas expectativas e experiências anteriores que os doentes carregam com eles quando vão a um médico ou terapeuta. Este panfleto pretende explicar como o nosso cérebro e corpo reagem aos efeitos placebo e nocebo, como as expectativas podem modular os resultados da dor e do tratamento analgésico e o papel que a relação doentemédico tem nesta modulação.
-
+ INOVAÇÕES EM FISIOTERAPIA E SAÚDE DIGITAL
A dor crónica tem um elevado impacto na vida das pessoas, sendo o acesso ao tratamento a longo prazo, baseado em orientações clínicas, um desafio.
O tratamento de eleição pressupõe uma terapia interdisciplinar multidimensional ou
multimodal. Assim, promove-se o empoderamento dos doentes através da fisioterapia, psicoterapia, educação e mudança comportamental. Cada vez mais, a saúde assume-se como um conceito abrangente que pressupõe: distúrbios do sono, peso, stress e participação social.
2021 Ano Global Sobre a Dor na Coluna

O tema deste ano centra-se em ajudar os clínicos, os cientistas, os que vivem com dor crónica, e o público em geral a compreender a natureza da dor na coluna e a utilidade das modalidades de tratamento disponíveis. Com esta ação a IASP pretende que a informação fornecida através desta campanha conduza a melhores resultados para os pacientes e a sociedade em geral.
Ao longo de 2021, A APED enquanto capítulo nacional da IASP, irá desenvolver um conjunto de materiais integrados nesta ação com vista a apoiar e conduzir melhores resultados para os pacientes e, desta forma continuar a cumprir com a sua missão de promover o estudo, o ensino e a divulgação dos mecanismos fisiopatológicos , meios de prevenção, diagnóstico e terapêutica da dor.
-
PATHOPHYSIOLOGICAL ASSESSMENT OF NON-SPECIFIC BACK PAIN
Download (English)
-
Approach to Activity
Individual views of patients and their clinicians increasingly play an important role in research. That is especially true for beliefs about the association between physical activity, biomechanical loads and new episodes of back pain. Layperson and clinician views might stimulate research questions and new concepts for improving pain management. Within this context, healthcare providers should be aware of at least 10 facts on pain behavior in patients with back pain.
Download (English)
-
Back Pain in the Workplace
Back pain is a common problem among working adults. More than 1 in 4 working adults report current back pain. Some episodes of back pain may be precipitated by physical job demands, but both work- related and non-work related episodes of pain can contribute to work absences, and some workers may experience problems continuing or resuming normal job tasks. While most back pain is not medically serious, the experience of pain can be aversive and self-limiting, and back pain can lead to occupational challenges and disruption. This fact sheet summarizes evidence about back pain in the workplace.
Download (English)
-
Environmental Contributors to Back Pain
Download (English)
-
The Global Burden of Low Back Pain
Global Burden of Disease studies have defined low back pain (LBP) as “pain in the area on the posterior aspect of the body from the lower margin of the twelfth ribs to the lower gluteal folds with or without pain referred into one or both lower limbs that lasts for at least one day”. Low back pain is a common global problem. The point prevalence of low back pain (LBP) in 2017 was estimated to be about 7.5% of the global population, or around 577.0 million people.
Download (English)
-
Low Back Pain During Childhood and Adolescence
Recent years of research have uncovered important information about the epidemiology, diagnosis, treatment and prognosis of children and adolescents with back pain. This fact sheet presents the state of the knowledge and provides evidence that refutes some common misconceptions. We recognize though that there is still much we do not yet know.
Download (English)
-
Neck Pain
Neck pain is one of the most common musculoskeletal conditions on a global scale. Neck pain has been defined based on e.g. anatomic landmarks, severity or duration of pain as well as reason for onset (e.g. trauma, work-related or unknown/idiopathic). Despite increasing knowledge on neck pain and underlying causes, it is not possible to identify a specific lesion in the majority of cases with current standard imaging and laboratory tests.
Download (English)
-
Neurobiological Mechanisms Contributing to Back Pain
All of the mechanisms listed below have some empirical support for their role in the experience of back pain and have shown association to back pain features, like pain intensity, duration or related disability. The jury is still out on precisely what causes back pain in the 85-95% of cases that are classified as non- specific. It is likely that many of these mechanisms interplay or reflect overlapping processes that combine with genetic, epigenetic, individual and lifestyle factors to eventually lead to chronic back pain. Precise mechanisms and interactions most probably differ between individuals, meaning continued research efforts aimed at identifying and treating mechanisms relevant to individual patients are essential. This factsheet briefly summarizes some peripheral and mostly central neurobiological mechanisms that may contribute to back pain arising. Specific causes of back pain due to, e.g., fractures, infections, autoimmune disorders, nerve root compression, etc. are not covered, as their pathophysiology and treatment is more clearly understood.
Download (English)
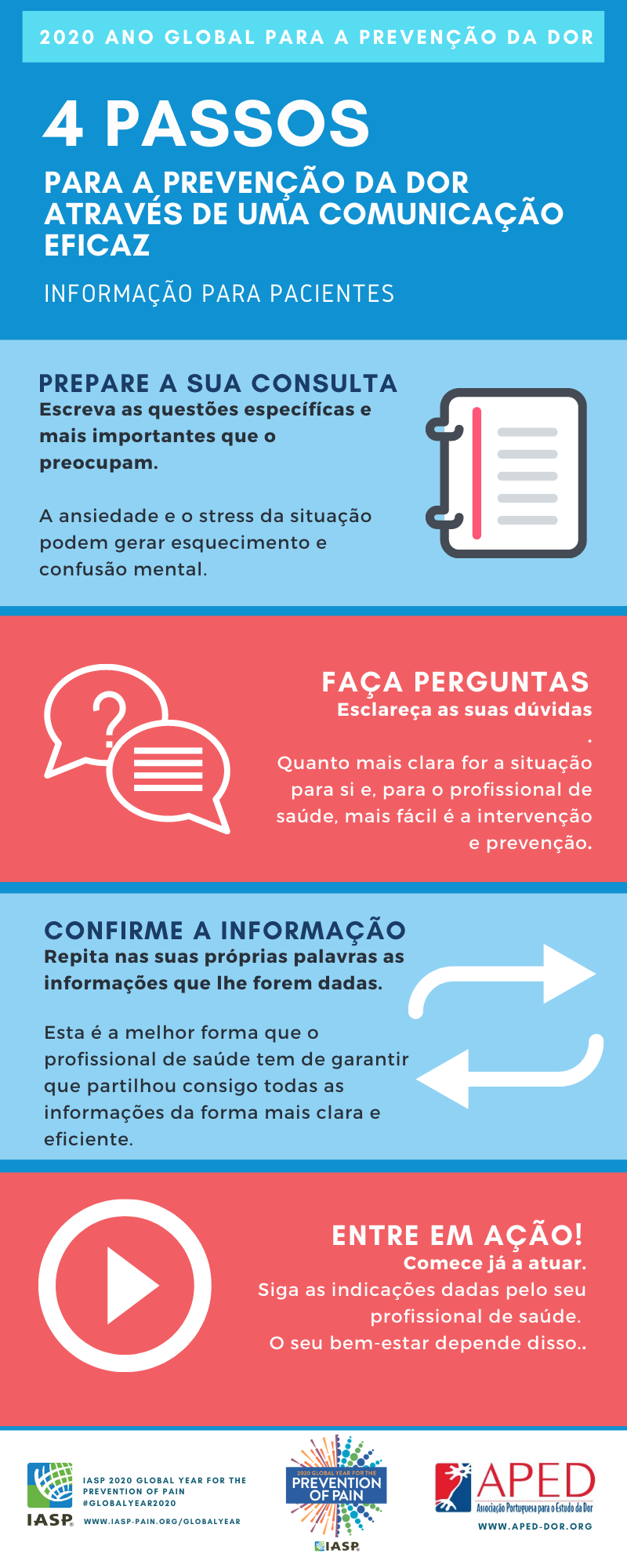
2020 Ano Global para a Prevenção da Dor
Enquadrado no Ano Global 2020 – Prevenção da Dor – realizámos a adaptação das infografias desenvolvidas pela IASP para a sensibilização e promoção dos pequenos grandes passos que podemos dar no nosso dia-a-dia para prevenir a dor crónica.
Dirigidas ao público em geral, estas infografias relembram-nos o quão importante é mantermos um estilo de vida saudável como promoção de uma melhor qualidade de vida por mais tempo. Longevidade com qualidade.
Partilhe esta informação com os seus pares e pacientes.
PREVENÇÃO DA DOR
Para a IASP 2020 é o ano global para a prevenção da dor, fornecendo aos investigadores, clínicos e doentes estratégias para atingir esse objectivo. Os temas abordados incluem: prevenção primária, secundária e terciária da dor; o papel da nutrição, exercício físico e fármacos; prevenção da dor crónica pós-operatória e da dor em populações vulneráveis; prevenção da lombalgia.
-
An introduction to prevention
Pain is defined by IASP as “An unpleasant sensory and emotional experience associated with actual or potential tissue damage, or described in terms of such damage.” Chronic pain is typically defined as pain that continues to be present for greater than 3 months, or lasts longer that the expected normal duration of recovery. Monitoring an individual’s pain that does not improve within 3 months is important given that early treatment of pain is the best way to prevent long-term, persistent chronic pain.
Download (English)
-
Primary Prevention of Chronic Pain
Primary prevention of pain is defined as preventing acute pain, secondary prevention addresses the transition from acute to chronic pain and tertiary prevention aims to reduce the impact of chronic pain. In the following, the evidence for primary prevention interventions for post-surgical pain and workplace injuries is summarized.
Download (English)
-
Secondary and Tertiary Prevention of Chronic Pain
Prevention of pain and its chronic forms will reduce the burden of suffering for individuals and society, respectively. Secondary prevention aims to detect disease in the early stages and limits its progression, whereby tertiary prevention aims to reduce or avoid complications or limiting consequences of the disease already present.
Download (English)
-
Physical Activity for Pain Prevention
Pain, especially chronic pain, remains an important medical and socioeconomic problem affecting populations from childhood to the elderly and is responsible for a significant proportion of healthcare resource utilization worldwide. Chronic musculoskeletal pain conditions such as low back and neck pain are the most prevalent and the most costly in terms of daily and work related disability.
Download (English)
-
Partnering with your Healthcare Professional to Prevent Pain: Information for Patients
Pain, a small word used by people around the world to describe a range of unpleasant feelings, affects all of us at some point in our lives. Pain is a normal and necessary part of life. When a person has pain, it affects them in many ways including physically, emotionally and socially.
Download (English)
-
Nutrition and Chronic Pain
Globally, poor dietary intake is the leading cause of mortality and the top modifiable risk factor for morbidity. Chronic pain is associated with elevated weight status, risk of multi-morbidity, suboptimal dietary patterns and diet quality.
Download (English)
-
Using Drugs for Pain Prevention: Primary Prevention Across Areas
Chronic pain may occur after surgery, trauma, cancer treatment or infection. In the majority of patients enduring chronic pain, a neuropathic or nociplastic component is present which increases pain severity and worsens the quality of life
Download (English)
-
Prevention of Chronic Post-Surgical Pain
Chronic pain occurring after a surgical procedure has received special attention since its first description by Macrae just more than 20 years ago. Almost 40 million people undergo surgery each year. Among them, one patient out 10 will develop chronic postsurgical pain (CPSP), and one patient out of 100 will suffer severe CPSP which will negatively affect his/her quality of life.
Download (English)
-
Prevention of Low Back Pain: The Importance of Intervention from an Early Age
Chronic low back pain (LBP) is a global problem, impacting individuals and societies. The lifetime prevalence of low back pain is reported to be as high as 84%, and the prevalence of chronic low back pain is about 23%, with 11-12% of the population being disabled by low back pain. Risk factors for the development of chronic back pain include genetic predisposition, lifestyle and occupational factors, and aging.
Download (English)
-
Prevention of Pain in Vulnerable Populations
The prevention of pain is a global public health concern, and a priority because of the sheer numbers affected. The major cause of pain in all populations is trauma and the persistence of pain following both injury and surgical intervention represents a potentially enormous problem for society.
Download (English)
DOR NOS MAIS VULNERÁVEIS
Neste ano de 2019, o ano global contra a dor nos mais vulneráveis tem como foco as seguintes populações: Dor no idosos ( incluindo dor na demência), dor na criança, dor no indivíduo com défice cognitivo não demencial ou doença psiquiátrica e dor em doentes sobreviventes de tortura.
-
Diretrizes para a gestão da dor em populações vulneráveis
Clinical guidelines are systematically developed statements that enable clinicians and patients to make the best decisions about their care. Ideally, guidelines are evidence based, but occasionally but can also be based upon authoritative consensus statements. The guidelines provided are intended to outline best practices for managing particular problems.
Download (English)
As diretrizes clínicas consistem em declarações desenvolvidas sistematicamente que permitem, a clínicos e doentes, tomar as melhores decisões sobre os cuidados prestados. Idealmente, as diretrizes são baseadas na evidência, mas pontualmente também podem ser baseadas em declarações consensuais fidedignas
Download (Português)
-
A gestão medicamentosa em pessoas vulneráveis
Treatment guidelines for pain management and analgesics prescription for different age groups and disease specificities have been developed worldwide, but specific guidelines for vulnerable patients are still lacking.
Download (English)
Apesar de existirem, a nível mundial, diretrizes para a gestão da dor e a prescrição de analgésicos para diferentes grupos etários e patologias específicas, ainda faltam diretrizes específicas para doentes vulneráveis
Download (Português)
-
A avaliação da dor na demência
Individuals with dementia are at particular risk of untreated pain because their ability to recognise, evaluate, and verbally communicate their pain gradually decreases across the course of dementia. As a consequence, alternative ways to assess pain – that do not rely on the capacity to self-report pain – are needed for this ever growing group of vulnerable individuals in order to ensure that pain can be accurately assessed in a timely fashion.
Download (English)
As pessoas com demência correm um risco muito elevado de dor não tratada, dado que a sua capacidade de reconhecer, avaliar e comunicar verbalmente a dor vai diminuindo com a evolução da demência. Consequentemente, são necessárias formas alternativas de avaliar a dor – que não dependam da capacidade de autorrelato da dor do doente – para este grupo cada vez maior de indivíduos vulneráveis, a fim de garantir que a dor possa ser devida e atempadamente avaliada.
Download (Português)
-
A gestão da dor na demência
Several diseases may lead to cognitive impairment, which will lead to progressive problems in daily living and communication and behavior, such as agitation, apathy or sleep disorders. It is this syndrome that we call Dementia. Most common are Alzheimer’s disease, Vascular Dementia, and a combination of both. Parkinson’s disease, Huntington’s disease, AIDS and several other more or less rare diseases may lead to dementia. Although all of these diseases may end in the same ‘dementia’ state, the neuropathology for all of these diseases is different, and so is the impact on the pain processing system. It has been found that people with dementia (PwD) are prone to poor pain assessment and many studies have found that they use fewer analgesics.
Download (English)
São várias as doenças que podem provocar o declínio cognitivo, que leva a problemas progressivos na vida diária, na comunicação e no comportamento, como, por exemplo, agitação, apatia ou distúrbios do sono. A esta síndrome chamamos «demência». Inclui a doença de Alzheimer, a demência vascular e uma combinação de ambas. A doença de Parkinson, a doença de Huntington, a SIDA e várias outras doenças mais ou menos raras podem causar demência. Embora todas essas doenças possam terminar no mesmo estado de «demência», as neuropatologias são diferentes, assim como o impacto sobre o sistema de processamento da dor. Verificou-se que as pessoas com demência apresentam propensão para uma má avaliação da dor, tendo muitos estudos também averiguado que tomam menos analgésicos.
Download (Português)
-
A dor no idoso
We are facing a rapidly aging demographic across the world and pain prevalence is known to be the highest in this cohort, with one exception [2]. Recent systematic reviews of survey studies with quite large sample sizes support the notion that pain increases with advancing age.
Download (English)
O mundo está a viver um rápido envelhecimento demográfico e a prevalência da dor é conhecida por ser mais alta no grupo dos idosos. As revisões sistemáticas recentes de estudos baseados em inquéritos com amostras de elevada dimensão apoiam a ideia de que a dor aumenta com o avançar da idade.
Download (Português)
-
Cuidados paliativos no idoso com dor
Worldwide, the population over the age of 60 years will double by 2050 [11]. As people live longer, increasing numbers will live with and die from multi-morbidity, frailty, and chronic health conditions such as renal or cardiac failure. In addition, older people may experience significant psychosocial stressors such as bereavement and loss of independence.
Download (English)
Até 2050, iremos assistir à duplicação da população com mais de 60 anos [11]. Com o aumento da esperança média de vida, cada vez mais pessoas irão viver e morrer de multimorbidade, debilidade e problemas de saúde crónicos, como insuficiência renal ou cardíaca. Além disso, os idosos podem apresentar fatores de stress psicossociais significativos, tais como o luto e a perda de independência.
Download (Português)
-
Avaliação da dor nas crianças mais vulneráveis
Assessing pain is widely acknowledged across pediatric healthcare disciplines as an important means to guide diagnosis and to evaluate treatment strategies.
Pain assessment involves a social communication wherein the child’s personal pain experience is expressed in behavior, which is observed, interpreted, and acted on by the clinician within the context of the clinical situation. Poor assessment and misinterpretation of pain signals in children may lead to misdiagnosis, under-medication, over-medication or inappropriate treatment.
Download (English)
As disciplinas de cuidados pediátricos reconhecem que a avaliação da dor é um meio importante para orientar o diagnóstico e avaliar as estratégias de tratamento.
A avaliação da dor envolve uma comunicação social em que a experiência de dor pessoal da criança é expressa em comportamento, que o médico, no contexto da situação clínica, observa, interpreta e usa como base para a sua atuação. A má avaliação e a interpretação incorreta dos sinais de dor na criança podem levar a erros de diagnóstico, submedicação, excesso de medicação ou tratamento inadequado.Download (Português)
-
A dor na criança: gestão
Given the dependency of children upon adults with regard to pain assessment, prevention, and treatment, children 0-17 years are a vulnerable population and in need of special attention with regard to pain management.
Download (English)
Dada a dependência das crianças em relação aos adultos para a avaliação, a prevenção e o tratamento da dor, as crianças com idades compreendidas entre os 0 e os 17 anos são uma população vulnerável, carecendo de atenção especial na gestão da dor.
Download (Português)
-
Tratamento paliativo da dor em crianças e adolescentes
Palliative care for people of all ages, including children, was recognized in 2014 as an integral component of universal health coverage, with a need to increase access given the benefit of such care and can be argued to be a human right.
Download (English)
Em 2014, os cuidados paliativos para pessoas de todas as idades, incluindo crianças, foram reconhecidos como sendo uma componente integral da cobertura universal de cuidados de saúde, com a necessidade de aumentar o acesso aos mesmos, tendo em conta as vantagens desses cuidados [1], podendo advogar-se que constituem um direito humano.
Download (Português)
-
A dor em indivíduos com défice cognitivo: a dimensão do problema e os desafios da avaliação
Intellectual disability (ID) is characterized by significant limitations both in intellectual functioning (e.g. reasoning, learning, problem solving) and in adaptive behavior in a range of everyday social and practical skills.
Download (English)
O défice cognitivo caracteriza-se por limitações significativas tanto a nível intelectual (por exemplo, raciocínio, aprendizagem e resolução de problemas) como do comportamento adaptativo numa série de competências sociais e práticas da vida diária.
Download (Português)
-
A dor no indivíduo com défice cognitivo (não demencial): gestão
Individuals with intellectual disability often display pain in unusual ways. Subtle changes in behavior and appearance may be indicators of pain, as expressions of pain may be variable and idiosyncratic. Depending on the cause of intellectual disability and various areas of the brain involved, the motivational-affective, cognitive-evaluative, and autonomic responses to pain can be affected. This creates a misconception that people with intellectual disability are a homogenous group who are less sensitive to pain and have a higher pain threshold.
Download (English)
Muitas vezes, os indivíduos com défice cognitivo expressam a dor de formas pouco comuns. As mudanças subtis no comportamento e na aparência podem ser indicadoras de dor, já que as manifestações de dor podem ser variáveis e idiossincráticas. Dependendo da causa do défice cognitivo e das áreas do cérebro envolvidas, podem ser afetadas as respostas afetivo-motivacionais, cognitivo-avaliativas e autonómicas à dor, criando a ideia errónea de que as pessoas com défice cognitivo são um grupo homogéneo menos sensível à dor e com um limiar da dor mais elevado.
Download (Português)
-
A dor crónica como consequência de tortura – avaliação
Chronic pain, including neuropathic pain, has a high prevalence in torture survivors and a low rate of spontaneous resolution. Prevalence is hard to establish, but estimates are around 80%.
Download (English)
A dor crónica, incluindo a dor neuropática, apresenta uma elevada prevalência em vítimas de tortura e uma taxa reduzida de resolução espontânea [9]. A prevalência é difícil de determinar, mas as estimativas rondam os 80%.
Download (Português)
-
A dor crónica como consequência de tortura – gestão
Torture is associated with a wide range of health-related consequences, among which persistent pain and pain-related disability are defining features. When treating torture survivors, pain and its consequences need to be addressed.
Download (English)
A tortura está associada a múltiplas consequências para a saúde, em particular, a dor persistente e a incapacidade relacionada com a dor [4,8,11]. No tratamento das vítimas de tortura, devemos considerar a dor e as respetivas consequências.
Download (Português)
EXCELÊNCIA NA EDUCAÇÃO
O tema de 2018 é a Excelência na Educação com o objetivo de diminuir o hiato entre o conhecimento e a pratica.
Os quatro temas que dominam a temática deste ano são: Educação do público e dos governos, educação do doente, educação profissional e educação na investigação em dor.
-
A DISTÂNCIA ENTRE O CONHECIMENTO E A PRÁTICA
A dor persistente afeta milhões de pessoas em todo o mundo ao longo da vida e é uma causa global de incapacidade no mundo desenvolvido e em desenvolvimento. Infelizmente, nem os formuladores de políticas, nem os cuidadores, nem os administradores de sistemas, nem o público entendem a dor e seu impacto. A dor mal gerida é dispendiosa, não só para os indivíduos afetados e suas famílias, mas também para governos e contribuintes.
Download (Português)
-
ESTADO ATUAL DA EDUCAÇÃO DA DOR E DESAFIOS PARA IMPLEMENTAÇÃO
A educação na gestão da dor continua a ser uma baixa prioridade nos currículos profissionais de saúde apesar de décadas de pesquisa documentando as necessidades globais não atendidas. O Estudo 2016 de carga global de doenças mostra que a dor persistente é uma causa importante e crescente de morbidade e incapacidade em todo o mundo. A dor é uma dos motivos mais comuns pelos quais os pacientes buscam um profissionais de saúde; portanto, nossos graduados devem possuir os conhecimentos necessários e habilidades para ser competente.
Download (Português)
-
MODELOS DE DESIGN E IMPLEMENTAÇÃO DO CURRÍCULO DA DOR
Numerosas sociedades e organizações de dor declararam que “o manejo da dor é um direito humano”. No entanto, décadas de pesquisa documentaram o manejo inadequado da dor aguda, e o Estudo Global da Carga de Doenças aponta para a dor persistente como uma causa crescente de morbidade e incapacidade em todo o mundo. Esses dados não serão alterados sem que a educação em dor seja uma prioridade e a competência em cuidados com a dor seja uma exigência para todos os nossos profissionais de saúde formados. Embora a integração do conteúdo da dor em currículos já completos possa ser desafiadora, o uso de recursos existentes pode facilitar o processo.
Download (Português)
-
INCORPORANDO AS COMPETÊNCIAS EM DOR E AS DIRETRIZES DOS CURRÍCULOS DA IASP NA EDUCAÇÃO PROFISSIONAL
As diretrizes dos currículos da IASP fornecem currículos recomendados para farmácia, psicologia, fisioterapia, terapia ocupacional, enfermagem, medicina, odontologia, assistência social e educação interprofissional. As diretrizes são úteis para o estabelecimento de cursos de ensino sobre dor aguda, crônica e oncológica nos níveis de graduação e pós-graduação. Os resumos dos currículos foram atualizados em 2017 para o Ano Global de Excelência em Educação para a Dor.
Download (Português)
-
AVALIAÇÃO DA EDUCAÇÃO EM DOR E ESTRATÉGIAS DE AVALIAÇÃO
Avaliação curricular e avaliação são passos importantes no desenho instrucional, seja a experiência educacional um tópico único de 30 minutos em um programa serviço ou uma sequência multifacetada de cursos de quatro anos
Download (Português)
-
INTEGRANDO A VOZ DO PACIENTE À EDUCAÇÃO E PESQUISA SOBRE DOR
A dor é um fenômeno multidimensional que varia em cada indivíduo e em cada desafio trazido pela dor. Os pacientes e suas famílias têm experiências pessoais para compartilhar que ajudam educadores, estudantes e pesquisadores a entender com mais precisão como a dor afeta suas vidas. A avaliação da dor do outro não é fácil, e a empatia pode facilitá-la ouvindo as histórias ou narrativas dos pacientes. Como parceiros em educação e pesquisa, eles podem influenciar as decisões clínicas e de pesquisa envolvidas no tratamento da dor deles.
Download (Português)
-
PROMOVENDO EDUCAÇÃO PARA AUTO-MANEJO DE DOR CRÓNICA
O autogerenciamento é o primeiro passo no tratamento da dor - seguido pela atenção primária, com centros especializados de cuidados á dor, usados mais apropriadamente para os problemas mais complexos. Indivíduos com dor crônica vivem a maior parte de suas vidas fora do sistema de saúde, em casa com suas famílias. É nesse contexto que eles administram as consequências de sua condição de dor em suas vidas todos os dias.
Download (Português)
-
EDUCAÇÃO EM DOR NOS PAÍSES DE POUCOS RECURSOS
Os problemas do manejo da dor em países com poucos recursos desafiam a imaginação daqueles no mundo desenvolvido. Em países onde o acesso à morfina é inferior a 1/10 mg por habitante a cada ano, milhões estão morrendo com dor não aliviada. Como suas populações têm acesso limitado a cuidados especializados com dor e medicamentos e terapias essenciais, as estimativas sugerem que 35% das pessoas vivem com dores crônicas incapacitantes. Quinze anos atrás, estava claro que a educação e o gerenciamento da dor nos países em desenvolvimento estavam mais atrasados do que áreas afluentes do mundo. Apesar da identificação do problema e do financiamento de iniciativas educacionais pela IASP, as disparidades persistem e mais recursos são necessários.
Download (Português)
-
EDUCAÇÃO ONLINE E ATRAVÉS DE MÍDIAS-SOCIAIS
A mídia social mudou radicalmente a prática educacional. Este folheto informativo explica brevemente os benefícios das mídias sociais e algumas das oportunidades para melhorar a prática educacional da dor. Em seguida, ele descreve o que indivíduos e organizações podem fazer por meio das mídias sociais no contexto do Ano Global, com foco na conscientização pública e profissional.
Download (Português)
DOR PÓS CIRÚRGICA
O Ano Mundial Contra a Dor assinalado pela IASP em 2017 tem como tema a Dor Pós Cirúrgica.
Foram desenvolvidas várias ações dedicadas a esta questão com vista à sensibilização dos diferentes agentes públicos encorajando a adoção de políticas que aumentem a perceção desta temática.
-
USAR OS OUTCOMES PARA MELHORAR OS CUIDADOS A CURTO, MÉDIO E LONGO PRAZO
Avaliar a qualidade do manejo da dor inclui avaliar estruturas e resultados [4], que refletem na maior parte das vezes os processos e estruturas. Esta ficha técnica é focada na descrição de resultados para tomada de decisões sobre cuidados individualizando os pacientes, que são utilizados para iniciativas na melhoria da qualidade como o aprimoramento programas de recuperação pós-operatória e, para pesquisa. Medidas de resultados têm sido utilizadas progressivamente mais pela contabilidade (indicadores de desempenho) que em alguns países é conectada com os incentivos financeiros para sistemas de saúde.
Download (Português)
-
TRATAMENTO DO DOENTE COM DOR CRÓNICA PÓS CIRÚRGICA
Quase sempre subdiagnosticada, a Dor Crônica Pós-Operatória Crônica (DCPO) é comum e atinge a qualidade de vida dos pacientes. A incidência total é estimada entre 20% e 50% em pacientes no pós-operatório, e aqueles com dor incapacitante severa são estimados entre 2 e 10%.
Download (Português)
-
ACUPUNTURA NO TRATAMENTO DA DOR E NÁUSEA PÓS OPERATÓRIA
As estratégias para o manejo da dor aguda evoluíram nos últimos 15 anos, tornaram-se cada vez mais multimodais, com a compreensão moderna dos benefícios da combinação de analgésicos com efeitos aditivos ou sinergéticos. Uma modalidade não-farmacológica , a acupuntura, é promissora para diminuir a Dor Pós-Operatória e diminuir os efeitos colaterais associados a anestésicos voláteis, opióides, e analgésicos adjuvantes.
Download (Português)
-
TRATAMENTO DA DOR EM MEDICINA INTENSIVA
Alguns milhões de pacientes em todo o mundo transitam pelas Unidades de Tratamento Intensivo (UTI) todos os anos. Destes, um terço são admitidos na UTI para cuidados Pós-Operatórios.
A dor crônica após a UTI tem sido considerada uma medida de desfecho principal, uma vez que a dor afeta seriamente a qualidade de vida do paciente e pode interferir com a recuperação da capacidade funcional.Download (Português)
-
DOR PÓS CIRÚRGICA NO DOENTE ONCOLÓGICO
De acordo com os Centros Americanos de Controle de Doenças, 14,1 milhões de novos casos de câncer foram diagnosticados em 2012 ao redor do mundo. Em 2025, 19,3 milhões de novos casos de câncer – um aumento de 37% - serão diagnosticados a cada ano. Este aumento é relacionado ao aumento da população mundial como um todo e com o aumento da população idosa. Igualmente o número destes pacientes que passam por cirurgia é grande e aumenta continuamente.
Download (Português)
-
DOR PÓS CIRÚRGICA NO DOENTE TRATADO COM OPIÓIDES
O número de pacientes sujeitos a cirurgia recebendo opióides no pré-operatório aumentou devido: dor relacionada com o cancro, dor crônica não relacionada com o cancro (por exemplo, devido a osteoartrose), recorrência de dor aguda (por exemplo, porfiria ou pancreatite), abuso de substâncias tratado com opióides de manutenção, uso ilícito e não tratado de substâncias (por exemplo, opióides), exposição a altas doses de opióides ou uso prolongado de opióides de alta potência após cirurgias ou traumatismos.
Download (Português)
-
DOR PÓS CIRÚRGICA NO IDOSO
O número de idosos está aumentando rapidamente em nações desenvolvidas e em desenvolvimento. Idosos são submetidos a cirurgias com maior freqüência que grupos de pacientes mais novos. Ainda assim, por diversas razões, Dor Pós-Operatória em idosos geralmente não é reconhecida ou propriamente tratada. A sua incidência pode ser pouco notificada ou impropriamente avaliada por causa de erros conceituais e déficits educacionais dos profissionais de saúde, ou ainda, estes pacientes podem ter alterações cognitivas, concorrendo com sintomas idade-relativos ou não, ou manifestações atípicas de dor de processos fisiopatológicos.
Download (Português)
-
DOR PÓS CIRÚRGICA NA CRIANÇA
Crianças têm pelo menos a mesma quantidade de Dor Pós-Operatória que adultos, apesar não ter duração tão longa devido à rápida cicatrização. Crianças precisam de proteção, não podem advogar por si mesmas e freqüentemente não reclamam de dor, sendo assim, precisam de consideração especial na avaliação. Todos os profissionais de saúde devem saber como reconhecer, avaliar e tratar a dor em crianças.
Download (Português)
-
TÉCNICAS COMPORTAMENTAIS NA DOR PÓS CIRÚRGICA
Observadores médicos há muito tempo apontam que quanto maior a expectativa do paciente para alívio da dor aguda de uma doença ou procedimento, mais provável dela acontecer [3]. Enquanto o campo médico do tratamento da dor aguda começa a se diferenciar do cuidado geral perioperatório, até os estudos iniciais enfatizam a importância de fatores de comportamento no controle da dor aguda. Isto continua até o presente momento.
Download (Português)
-
DOR PÓS CIRÚRGICA NO ADULTO: FARMACOTERAPIA E ANESTESIA REGIONAL
O alivio da dor depois de uma cirurgia é importante para o bem estar e conforto do paciente porque contribui para uma rápida e melhor recuperação. Confiança prévia em opióides e similares evoluíram para uma abordagem multimodal que inclui não-opióides e, quando possível técnicas de anestesia regional para melhorar a eficácia e reduzir os efeitos colaterais.
Existe evidência científica ampla acumulada para guiar a seleção dos medicamentos apropriados e estratégias conforme as necessidades de cada paciente e cada tipo de cirurgia. Esta evidência é baseada em três componentes estratégicos: analgesia multimodal, analgesia específica para cada procedimento, reabilitação precoce depois da cirurgia.
Download (Português)
-
DOR CRÓNICA PÓS CIRÚRGICA: DEFINIÇÃO E IMPACTO
Uma definição prática de Dor Crônica Pós-Operatória (DCPO) foi proposta por Macrae e redefinida por Werner: dor persistente por mais de 3 meses após uma cirurgia (vários autores propuseram limites de duração entre 2 e 6 meses, dor não presente antes da cirurgia ou que tem características diferentes ou com aumento de intensidade da dor pré-operatória, dor localizada no sítio cirúrgico ou área referida, exclusão de outras causas de dor f (exemplos: recorrência de câncer, infecção).
Download (Português)
-
PATOFISIOLOGIA DA DOR AGUDA PÓS CIRÚRGICA
Décadas de pesquisa evidenciaram que a Dor Pós-Operatória aguda tem uma fisiopatologia distinta que reflete na sensibilização periférica e central assim como em fatores humorais que contribuem para a dor em repouso e durante o movimento. Isto pode diminuir a funcionalidade e atrasar a convalescência.
Download (Português)
-
O QUE É QUE OS PROFISSIONAIS DE SAÚDE DEVERIAM SABER SOBRE DOR PÓS CIRÚRGICA?
Centenas de milhões de cirurgias são realizadas no mundo a cada ano. Existe uma variedade indo desde pequenos procedimentos em consultórios até cirurgias extensas em órgãos vitais de pacientes fragilizados. A geração anterior verificou uma importante mudança nas atitudes sobre controle de Dor Pós-Operatória – de uma resistência fatalista até uma confiança no controle e aprimoramento de processos fisiológicos e psicológicos [11], até mesmo quando a dor persiste para se tornar crônica em alguns pacientes [8].
Download (Português)
-
O QUE DEVE SABER O DOENTE SOBRE DOR PÓS CIRÚRGICA?
Mais de 300 milhões de cirurgias são realizadas no mundo a cada ano. Existe uma variedade, indo desde pequenos procedimentos em consultórios até cirurgias extensas em órgãos vitais de pacientes fragilizados. A Dor Pós-Operatória era tida como inevitável, ou algo a ser suportado. Na verdade, quase a metade dos pacientes internados observados na segunda metade do século 20 reportaram episódios de dor, de severa intensidade, no pós-operatório. Dor Pós-Operatória surgiu como tópico merecedor de estudo sistemático somente há 25 anos, como parte dos esforços da IASP.
Download (Português)
DOR NAS ARTICULAÇÕES
Tratando pessoas com dor nas articulações
A dor nas articulações afeta milhões de pessoas em todo o mundo. Há muitos tipos diferentes de dor nas articulações – dor relacionada à osteoartrose, dor depois de um ferimento traumático, dor depois de uma cirurgia na articulação, dor relacionada a doenças inflamatórias das articulações, como a artrite reumatoide e a artrite psoriática, e a dor relacionada à deposição de cristais nas articulações, como a gota ou a crondrocalcinose.
Download (Português)
-
AVALIAÇÃO DE DORES NAS ARTICULAÇÕES EXPERIMENTALMENTE EM HUMANOS
A manifestação clínica da dor nas articulações não permite informações detalhadas sobre os vários mecanismos da dor envolvidos. Esta informação é importante para abordar o tratamento e para desenvolver terapias novas e mais eficientes. Várias técnicas de avaliação da dor baseadas em mecanismos foram desenvolvidas e aplicadas em pacientes com dores nas articulações, particularmente com osteoartrose.
Download (Português)
-
Dor da Osteoartrose: Fisiopatologia, Diagnóstico e Gerenciamento
Vinte por cento da dor crônica em todo o mundo está relacionada à osteoartrose (OA), com uma epidemiologia aumentada em relação à idade e à obesidade. Durante muitos anos a dor da OA foi negligenciada, com diversas crenças falsas sobre mecanismos e tratamentos. Atualmente, ela está associada a importantes necessidades não atendidas: questionários de avaliação específica para a dor da OA, analgésicos efetivos e seguros (especialmente para pacientes idosos), e no caso de terapia de reposição, prevenção e dor pós-operatória.
Download (Português)
-
Marcadores Bioquímicos Articulares para Cartilagem, Osso, Degradação de Cartilagem, Remodelagem Óssea e Inflamação
Uma articulação é composta de três grandes compartimentos: osso, cartilagem articular, e sinóvia. Todos os três podem ser afetados em doenças reumáticas, tais como a osteoartrose ou a artrite reumatóide. A osteoartrose é uma doença de toda a articulação caracterizada pela formação de osteófitos, esclerose subcondral, quebra da cartilagem articular, e alterações da sinóvia (inflamação, proliferação e engrossamento sinovial).
Download (Português)
-
Dor Crônica após Cirurgia Articular
A osteoartrose (OA) é o diagnóstico musculoesquelético mais frequente na população idosa, e a causa mais comum de incapacidade; 40% das mulheres e 25% dos homens com idades de 60 a 70 anos são diagnosticados com OA. A última etapa do tratamento da OA é a substituição total da articulação. Dois grandes procedimentos de substituição de articulação são a substituição total do joelho (PTJ) e a substituição total dos quadris (PTQ). Para estes procedimentos, ocorre a dor pós-operatória crônica em aproximadamente 20 por centos dos pacientes de PTJ e 10% de pacientes de PTQ.
Download (Português)
-
Modelos Animais da Dor da Osteoartrose
Modelos animais permitem a investigação do mecanismo por trás da dor da osteoartrose (OA) e ajudam a desenvolver novos tratamentos. Entretanto, os modelos de OA foram principalmente desenvolvidos para refletir a patologia estrutural, e só recentemente a sua validade como modelos da dor da OA em humanos foi explorada em detalhes. As diferenças entre os modelos de dor da OA podem refletir as diferenças nas experiências individuais de dor entre pacientes com OA.
Download (Português)
-
Imagens das articulações
A osteoartrose (OA) é a principal causa da dor nas articulações. Embora a degeneração da cartilagem articular seja uma das marcas registradas da OA, a cartilagem é aneural, e nós ainda não temos uma compreensão clara de como as várias mudanças estruturais de outros tecidos da articulação interagem, ou como eles são responsáveis pela prevalência da dor, especialmente da dor nos joelhos. Da mesma forma, a variedade da dor explicada tanto pelas mudanças estruturais independentes, bem como a sua soma, quanto as interações permanecem mal definidas.
Download (Português)
-
Avaliação da Dor nas Articulações e da Função na Clínica
Os Questionários respondidos pelos pacientes (PROs) e as medições de desempenho são usados para avaliar a dor da osteoartrose (OA) nos joelhos e nos quadris e a sua função na prática clínica. Esses questionários avaliam sob a perspectiva dos pacientes, enquanto as medições do desempenho avaliam suas ações, tal como o andar e outras manobras padronizadas num ambiente controlado. A avaliação padronizada dos resultados do paciente permite que os médicos meçam o sucesso ou falha nos diagnósticos e tratamentos que os pacientes de OA recebem.
Download (Português)
-
Neurofisiologia e Patofisiologia articular: Nervos, Campos Receptivos, Sensibilização
Doenças articulares são fontes importantes de dor aguda e crônica. As causas mais frequentes são a osteoartrose, artrite reumatoide, gota e outras formas de artrose, bem como ferimentos esportivos. Tipicamente, os pacientes sofrem dor durante caminhadas, mas nas dores das fases adiantadas, ela pode ocorrer durante o repouso.
Download (Português)
-
Exercício, Desporto e Dor nas Articulações
A osteartrose (OA) é uma doença complexa das articulações que leva a uma severa incapacidade nas pessoas idosas. Esta incapacidade resulta em dor durante o movimento e a perda da função da articulação. Em alguns subfenótipos da doença, a dor mecânica pode estar associada à dor inflamatória e/ou neuropática. Hoje se aceita que a OA é mais do que uma doença da articulação. A OA está associada à obesidade, à síndrome metabólica e às doenças cardiovasculares [2]. As ligações entre estas condições são os mediadores sistêmicos, ou seja, adipocinas, miocinas e citocinas que são liberadas na corrente sanguínea pelos tecidos das articulações, bem como pelos músculos e pela gordura.
Download (Português)
-
Visualização da Dor Articular e a Contribuição da Dor Generalizada e da Hipersensibilidade
A alta prevalência da dor da articulação afeta diretamente a qualidade da vida diária das pessoas em todo o mundo. A doença degenerativa da articulação (osteoartrose) é uma causa comum de dor crônica, especialmente entre os idosos. A destruição da cartilagem e a carga biomecânica modificada, e sua inflamação sinovial/defesa muscular particular associada, são consideradas as principais responsáveis pelo mecanismo subjacente da dor da articulação. Entretanto, pesquisas recentes mostram que certos mecanismos neurofisiológicos desempenham um papel importante no desenvolvimento da dor crônica da articulação.
Download (Português)
-
Predisposições e Outros Fatores Importantes da Dor nas Articulações
A artrite é muito comum na população em geral, e mais de 150 tipos já foram identificadas. Entre esses, a orteoartrose e a artrite reumatóide são as mais comuns, mas existem muitos outros tipos, como a espondiloartropatia, gota e artrose psoriática. A dor é a principal razão da procura de ajuda pelas pessoas com artrite. Esta fortemente relacionado com a qualidade de vida, e ela interfere nas funções do dia a dia. Até agora a artrite é tratada inadequadamente, e existe uma grande distância entre os benefícios das terapias atuais e as expectativas dos pacientes.
Download (Português)
-
Escada Analgésica da Organização Mundial da Saúde: Ela é Adequada para a Dor Articular? Dos AINH aos Opióides
Em 1986, a Organização Mundial da Saúde (WHO) estabeleceu as primeiras recomendações para iniciar o tratamento da dor no câncer. Estas recomendações, que foram insuficientes, basearam-se na "escada de dor" da WHO, uma abordagem passo a-passo do uso de analgésicos dependendo da severidade da dor. O regime considerava de uma maneira paralela a severidade da dor e a eficácia presumida dos analgésicos. Os três passos estratificados da WHO nesta abordagem de drogas analgésicas foram: Passo I – usar analgésicos não opióides (acetaminofeno ou drogas anti-inflamatórias não esteroidais - AINH), Passo II - com opióides "fracos" (hidrocodona, codeína, ou tramadol), e Passo III – com opióides "fortes" (morfina, hidromorfina, oxicodona, fentanil ou metadona). Drogas adicionais (adjuvantes) deveriam ser usadas para diminuir a ansiedade.
Download (Português)
-
Opções de Tratamento Alternativo da Osteoartrose: Fatos e Evidências sobre Glucosaminas e Condroitina
Glucosamina e condroitina são constituintes da cartilagem da articulação. Pensa-se que sua administração oral em pacientes com osteoartrose aparentemente compensa a perda da cartilagem nas articulações afetadas. Portanto, elas são comumente usadas como suplementos da dieta já que se considera que podem reduzir os sintomas da osteoartrose e atrasar sua progressão.
Download (Português)
-
Novas Oportunidades de Tratamento para Dor Articular
A osteoartrose (OA) permanece uma fonte crescente de dor, estresse e incapacidade para a população que envelhece no mundo. A OA que afeta as articulações que suportam o peso, particularmente as dos joelhos e dos quadris, limitam a mobilidade e a atividade física, enquanto que aquelas dos membros superiores afetam as atividades da vida diária. A dor da artrose resulta de complexas interações entre a patologia da articulação, processamento neuronal e contexto psicológico. Abordagens combinadas são com frequência necessárias para o gerenciamento adequado da dor. Os tratamentos podem oferecer alívio da dor modificando a doença subjacente (por exemplo, com agentes biológicos usados para a artrite reumatoide), embora com frequência as drogas que modificam essa doença não estejam disponíveis atualmente, e o tratamento sintomático continue sendo a prioridade.
Download (Português)
-
Dor Inflamatória: Dor da Artrite Reumatoide
A dor inflamatória das articulações se desenvolve quando uma cascata de citocinas inflamatórias ativa e sensibiliza as terminações nervosas periféricas. A dor inflamatória das articulações ocorre em diversas doenças. A mais comum é a artrite reumatoide (AR), uma doença inflamatória sistêmica caracterizada pela dor e inchaço nas pequenas articulações das mãos e dos pés.
Download (Português)
-
Dor das articulações na infância
A dor da articulação é comum na infância. Tanto as doenças inflamatórias quanto as não inflamatórias podem ser associadas com a dor articular. As queixas mais prevalentes de dor músculo-esqueletica em crianças encontrada nas clínicas de cuidado primário incluem artralgias dos joelhos (33 %) e de outras articulações (tornozelos, pulsos e cotovelos, 28 %).
Download (Português)
-
Epidemiologia da Dor Articular
A dor músculo-esquelética, especialmente as dores articulares e nas costas, é o tipo mais comum de dor crônica. A causa mais comum da dor nas articulações está relacionada à artrite, da qual há inúmeros tipos. Os pacientes, de maneira rotineira, buscam atenção médica para a dor articular, e ela é uma das principais causas de incapacidade.
Download (Português)
-
Dor Articular
A Dor nas articulações foi o tema escolhido pela IASP para assinalar o Ano Global Contra a Dor, e pela EFIC para assinalar o Ano Europeu Contra a Dor, em 2016. Durante este ano serão desenvolvidas acções dedicadas a este tema, para pacientes e profissionais de saúde, que podem ser consultadas no site da IASP e da EFIC.
-
Mecanismos e Sintomas Neuropáticos da Dor Articular: Impacto na Avaliação e Gerenciamento
A dor das articulações é frequentemente considerada uma dor nociceptiva pura e um modelo para a avaliação de analgésicos dedicados à dor nociceptiva, como os NSAIDs e os opióides. Estudos recentes sugerem que pacientes informam frequentemente sintomas neuropáticos, e que os mecanismos neuropáticos estão envolvidos na dor das articulações. Isto abre novas abordagens tanto para a avaliação quanto para o gerenciamento.
Download (Português)
DOR NEUROPÁTICA
A Dor neuropática foi o tema escolhido pela IASP para assinalar o Ano Global Contra a Dor, e pela EFIC para assinalar o Ano Europeu Contra a Dor, entre 2014 e 2015. Durante este ano serão desenvolvidas acções dedicadas a este tema, para pacientes e profissionais de saúde, que podem ser consultadas no site da IASP e da EFIC.
A Dor Neuropática é uma dor que surge como consequência direta de uma lesão ou doença que afeta o sistema somato-sensitivo.
Apesar de estarem disponíveis vários fármacos e guidelines para o tratamento da dor neuropática, surgem dos Estados Unidos e da Europa, evidências de que não estão a ser amplamente utilizadas.
Como consequência, continuam a existir muitos doentes sub-tratados, ou mesmo não tratados da forma mais adequada.
Download (English)
-
What is Neuropathic Pain?
Neuropathic pain is defined as pain that arises as a direct consequence of a lesion or diseases affecting the somatosensory system.
Download (English)
-
Central Neuropathic Pain
Central neuropathic pain is caused by a lesion or disease of the central somatosensory nervous system.
Central post stroke pain can occur after a cerebrovascular accident. Other common causes of central neuropathic
pain include spinal cord injury (including syringomyelia), multiple sclerosis, and traumatic brain injury.Download (English)
-
Allodynia and Hyperalgesia in Neuropathic Pain
Allodynia and hyperalgesia are common and bothersome symptoms in patients with pain due to a disease or injury of the nervous system. Allodynia is pain due to a stimulus that does not normally elicit pain. Hyperalgesia is increased pain from a stimulus that normally provokes pain.
Download (English)
-
Epidemiology of Neuropathic Pain: How Common is Neuropathic Pain, and What Is Its Impact?
General population studies, using validated screening instruments, have found that 7–8% of adults currently have chronic pain with neuropathic characteristics.
Download (English)
-
Painful HIV- Associated Sensory Neuropathy
HIV-associated sensory neuropathy (HIV-SN) is a distal symmetrical polyneuropathy that develops in individuals infected with the human immunodeficiency virus (HIV). The neuropathy is commonly painful.
Download (English)
-
Painful Polyneuropathies
Peripheral neuropathy is a disease or degenerative state of peripheral nerves in which motor, sensory, or autonomic nerve fibers may be affected. Polyneuropathy is a generalized, roughly symmetric hereditary or acquired disorder affecting peripheral nerves. It is the most common form of peripheral neuropathies. Small-fiber neuropathy is a subtype of sensory neuropathies, which exclusively or predominately affects small diameter fibers (Aδ) and unmyelinated (C) fibers.
Download (English)
-
Mechanisms of Neuropathic Pain
Understanding the neurophysiological, cellular, and molecular mechanisms that contribute to neuropathic pain is important for the development of new therapeutic strategies. Many preclinical models of neuropathic pain have been developed.
Download (English)
-
Postamputation Pain
Phantom limb pain is pain perceived as arising in the missing limb; Stump (Residual limb) pain is pain perceived in the amputation stump or residual limb; Phantom sensations are any sensations of the missing limb, except pain.
Download (English)
DOR OROFACIAL
A Dor orofacial foi o tema escolhido pela IASP para assinalar o Ano Global Contra a Dor, e pela EFIC para assinalar o Ano Europeu Contra a Dor, entre outubro de 2013 e outubro de 2014.
A dor orofacial é a dor percebida no rosto e/ou cavidade oral. Pode ser causada por distúrbios de estruturas regionais, disfunção do sistema nervoso ou ser referida com origem em fontes distantes.
A complexidade dos distúrbios da dor orofacial é agravada pela proximidade de outras estruturas como os olhos, nariz, dentes, língua, seios perinasais, ouvidos, músculos e articulações temporomandibulares.
Estas estruturas podem ser a origem da dor facial referida para as áreas próximas, mas não envolvidas.
Uma abordagem organizada de diagnóstico categoriza a dor orofacial, de acordo com o mecanismo subjacente, em músculo-esquelética, neuropática, neurovascular e psicogénica.
-
Nevralgia do Trigémio (NT)
É um síndrome doloroso que se manifesta com uma dor unilateral, tipo choque elétrico, de início e fim abruptos, no território de um ou mais ramos do nervo trigémio.
A ICHD-3 sugere três variantes: 1) NT clássica; 2) NT com dor facial persistente concomitante; 3) NT sintomática.
É uma doença rara, que afeta mais mulheres que homens (2:1), habitualmente depois dos 40 anos. A incidência da NT é muito maior nos doentes com esclerose múltipla.
Pensa-se que a NT pode ser causada por compressão vascular por um vaso tortuoso, ou secundária a tumores, esclerose múltipla ou malformações artério-venosas. A RMN crânio-encefálica é o exame de imagem que melhor avalia as referidas lesões.
O tratamento médico baseia-se na utilização de anticonvulsivantes.
O tratamento cirúrgico pode consistir na descompressão microvascular, técnicas percutâneas de lesão do gânglio de Gasser ou cirurgia com Gamma Knife, reservada para doentes que não apresentam condições cirúrgicas. -
Síndrome da boca ardente (SBA)
O SBA apresenta-se como uma dor ou desconforto na mucosa oral sem lesões causais identificáveis, não tendo como etiologia nenhuma outra condição ou doença. A sua prevalência varia entre 1% e 15% e afeta mais as mulheres na menopausa ou pós-menopausa.
A dor envolve principalmente a língua, mas também os lábios, palato e faringe e é sentida como um ardor, formigueiro, picadas e desconforto, agravada com o stress e quando o doente fala ou ingere alimentos quentes ou picantes, podendo mesmo associar-se a alterações do paladar e da salivação.
Inicialmente pensava-se que a sua etiologia era meramente psicológica mas atualmente, com base em estudos neurofisiológicos e RMN funcional, as evidências apontam para uma origem neuropática no SBA.
Neste sentido, o tratamento é realizado com fármacos indicados para a dor neuropática, podendo a terapia cognitivo-comportamental revelar-se útil também. -
Nevralgia do Glossofaríngeo (NGF)
A NGF é uma doença muito rara que pode coexistir com a nevralgia do trigémio (NT). Apresenta-se com dor unilateral breve, tipo choque elétrico, abrupta no início e término, localizada ao ouvido, base da língua, fossa tonsilar, ou sob o ângulo da mandíbula. A dor pode ser despoletada pelo engolir, falar ou tossir, sendo que em alguns doentes, por estimulação do vago, podem ocorrer arritmias cardíacas e síncope.
Pensa-se que a NGF é causada pela compressão do nervo glossofaríngeo por um vaso sanguíneo, perto do tronco cerebral.
A TAC ou RMN podem revelar lesões, bem como compressão neurovascular.
O tratamento é feito com carbamazepina ou oxcarbazepina, à semelhança do que acontece com a NT, por não haverem estudos específicos realizados em doentes com NGF. Nos doentes que não respondem ao tratamento farmacológico, pode estar indicada a descompressão microvascular. -
Disfunções Temporomandibulares
As disfunções temporomandibulares podem ser subdivididas em dor da articulação temporomandibular (ATM), que incluem sinovite, capsulite e osteoartrite, e dor dos músculos mastigatórios (DMM). Surge em 9 a 13% da população, mais no sexo feminino com pico de incidência entre os 20 e 40 anos.
A DMM relaciona-se com uma complexa interação entre fatores ambientais, emocionais, comportamentais e físicos (sobrecarga e/ou trauma da articulação).
A dor afeta os músculos de encerramento da mandíbula, pode ocorrer em repouso e é agravada pela mastigação. Associa-se a limitação do movimento, cefaleia, sensação de ouvido cheio e dor cervical.
A artralgia da ATM pode resultar de trauma e/ou sobrecarga extrínseca ou intrínseca da ATM, que podem superar a capacidade adaptativa dos tecidos articulares. Manifesta-se como uma dor aguda, mais localizada à articulação, agravada pela carga e movimento articular, irradiando para o ouvido.
O diagnóstico é essencialmente clínico e o tratamento centrado numa abordagem biopsicossocial à qual se podem associar baixas doses de antidepressivos tricíclicos. A artrocentese pode ser considerada na artralgia persistente da ATM, sendo que a cirurgia raramente está indicada. -
Dor Odontogénica/Dentária
A possibilidade de uma dor facial ter origem odontogénica deve estar sempre presente e a avaliação do doente deve incluir os dentes e as suas estruturas de suporte. A dor odontogénica pode ter origem numa cárie com extensão à dentina ou polpa dentária, numa infecção ou necrose pulpar, num abcesso periapical ou periodontal e fracturas ou traumas dentários.
O tecido pulpar responde a qualquer estimulação direta e, por vezes, a qualidade nevrálgica que apresenta pode simular uma nevralgia do trigémio.
A pulpite transitória pode parecer uma enxaqueca, com o seu carácter unilateral, pulsátil e episódico.
As infeções periodontais, especialmente na porção anterior do maxilar, por apresentarem dor ao redor e sob o olho, podem confundir-se com uma cefaleia trigemino-autonómica.
Assim sendo, quando se considera a grande semelhança de queixas de dor odontogénica com outras entidades de dor orofacial, a patologia dentária deve ser sempre excluída. -
DOR FACIAL IDIOPÁTICA PERSISTENTE (DFIP)
A DFIP é uma dor facial persistente que não tem as características das nevralgias cranianas nem pode ser atribuída a outro distúrbio. Estima-se que a sua prevalência seja de 0,03%. O consenso atual admite que se pode dever a uma sensibilização anormal do sistema nociceptivo trigeminal.
A dor surge numa área num lado da face, é contínua ou intermitente, descrita como surda, profunda e mal localizada, sem distribuição neurológica, perda sensorial ou outros deficits neurológicos. A dor intensifica-se com o stress e a fadiga e associa-se a outras patologias que cursam com dor crónica como o síndrome de cólon irritável, cefaleia e dor lombar.
Do ponto de vista terapêutico há poucos estudos conclusivos, sendo que a associação de antidepressivos (tricíclicos ou inibidores selectivos da recaptação da noradrenalina e serotonina) com terapia cognitivo-comportamental pode melhorar a qualidade de vida destes doentes. -
Distúrbio de Dor Dento - Alveolar Persistente (DDAP)
A dor orofacial de potencial origem neurovascular pode mimetizar a dor odontogénica, levando a que muitos doentes com enxaqueca e cefaleia trigémino-autonómica procurem tratamentos dentários. Há uma grande variedade de entidades de DON e, uma vez que não se isola uma entidade fisiopatológica singular ou distinta, esta ficha aborda as entidades de DON mais comuns: dor odontogénica, enxaqueca, cefaleia de tensão, cefaleias trigémino-autonómicas, assim como outras cefaleias que mimetizam a dor dentária e disfunções temporomandibulares, sendo que estas últimas são discutidas com maior detalhe numa ficha própria.
Esta secção é uma adaptação do folheto da IASP para o Ano Global Contra a Cefaleia.
DOR MÚSCULO-ESQUELÉTICA
O Ano Mundial Contra a Dor assinalado pela IASP entre outubro de 2009 e outubro de 2010, teve como tema a Dor Músculo-Esquelética.
Foram desenvolvidas, para profissionais de saúde e pacientes, várias ações dedicadas a esta questão.
Em anexo remetemos informação relevante sobre Dor Músculo-Esquelética, emanada pela IASP.
A dor músculo-esquelética surge na sequência de esforço repetitivo, uso excessivo e distúrbios relacionados com o trabalho, que levam a dor em ossos, articulações, músculos ou estruturas adjacentes. A dor pode ser focal ou difusa, aguda ou crónica, sendo a lombalgia o exemplo mais comum desta última.
O custo económico a que está associado só é superado pelas doenças cardiovasculares.
Os diagnósticos incluem neuropatias periféricas, epicondilite/tendinite medial ou lateral, tendinite da coifa dos rotadores, tendinite bicipital ou do punho, miosite, mialgia, osteoartrite, distensão cervical e lombalgia.
O tratamento é tipicamente multimodal.
-
A ATIVIDADE FÍSICA NO CONTROLO DA DOR MÚSCULO-ESQUELÉTICA
O exercício físico é usado frequentemente na reabilitação como componente integral no controlo da dor, sendo que o tempo e tipo de exercício a realizar pode variar de acordo com a condição álgica ou a tolerância do doente.
O exercício físico é benéfico para a maioria das condições álgicas músculo-esqueléticas, incluindo cervicalgias, osteoartrite, artrite reumatóide, fibromialgia, dor miosfacial e lombalgia crônica, embora ainda não seja conhecido o tempo e duração ideal de exercício a realizar para cada uma daquelas patologias.
Os benefícios do exercício físico relacionam-se com mecanismos opióides e não opióides. -
TRATAMENTO BIOPSICOSSOCIAL BASEADO NA EVIDÊNCIA DA DOR MÚSCULO-ESQUELÉTICA CRÓNICA
O modelo bio-psico-social propõe que os fatores psicológicos e sociais devem ser incluídos com as variáveis biológicas na compreensão da doença, sendo a dor vista como um padrão comportamental psicofisiológico e interativo que não pode ser separado em componentes físicos e psicossociais independentes e distintos.
Numerosos estudos apoiam o uso de terapia cognitivo-comportamental e outras abordagens psicológicas para tratamento da dor músculo-esquelética crónica. -
FIBROMIALGIA
A fibromialgia caracteriza-se por dor músculo-esquelética crónica e difusa, associada a perturbação do sono, fadiga e disfunção dos afetos. Pode afetar 2 a 10% da população e é sete vezes mais frequente em mulheres, com grande impacto na qualidade de vida e capacidade funcional do doente.
A fisiopatologia da fibromialgia não está completamente esclarecida, tendo sido implicadas perturbações neuroendócrinas, neurosensoriais e relacionadas com os neurotransmissores (especialmente a serotonina), havendo ainda uma forte agregação familiar, o que faz pensar na presença de fatores genéticos.
A fibromialgia tem um início gradual ou pós-traumático, sendo a dor descrita como persistente, difusa, profunda, latejante e contínua, acompanhada de perturbações afetivas, déficts cognitivos, perda de memória recente, cefaleia, sono não reparador e cansaço diurno. Os doentes com fibromialgia têm com maior frequência depressão, ansiedade, síndrome de cólon irritável, cistite intersticial e disfunção da ATM. O tratamento da fibromialgia é multidisciplinar. -
EVITAÇÃO DECORRENTE DO MEDO E DOR MÚSCULO-ESQUELÉTICA
As falsas crenças sobre a dor e o medo de a ter, induzem os doentes a evitar atividades (físicas, sociais e profissionais) que associam com a ocorrência ou exacerbação da dor, mesmo depois de fisicamente recuperados. Embora numa fase inicial esta resposta possa revelar-se adaptativa, conduz a incapacidade e angústia quando o comportamento de evitamento se perpetua depois de a lesão estar tratada.
O afastamento decorrente da dor pode ser avaliado através do Questionário de Crenças de Evitação e Medo (FABQ), Escala dos Sintomas de Ansiedade da Dor (PASS) e Questionário sobre Medo da dor. As crenças disfuncionais sobre atividades físicas são avaliadas pela Escala de Tampa para cinesiofobia (TSK).
O tratamento faz-se através da atividade gradativa para readquirir boa forma física, focando-se ainda em fatores cognitivos para obter melhores resultados. -
EPIDEMIOLOGIA DA DOR MÚSCULO-ESQUELÉTICA
Em geral, todos os adultos têm um ou mais episódios breves de músculo-esquelética associada a lesão ou uso excessivo. Embora as taxas de prevalência possam ser muito variadas, no geral a dor lombar é extremamente comum , afetando 30 a 40% dos adultos, enquanto a da fibromialgia é 2% ou menos. Entre estes extremos temos a cervicalgia e omalgia com 15 a 20% e a gonalgia, disfunção de ATM e dor crónica difusa com 10 a 15%.
A gonalgia por osteoartrose afeta 1/3 dos indivíduos com mais de 60 anos, sem descriminação de género, enquanto a cervicalgia, gonalgia e lombalgia são 1,5 vezes mais comuns em mulheres.
Além da idade e do sexo foram identificados outros fatores de risco como a presença de processos nosológicos degenerativos e o excesso ou falta de uso das estruturas músculo-esqueléticas. Foram também identificados fatores de risco psicológicos (depressão, afeto negativo), comportamentais e genéticos.Download (Português)
-
EPICONDILITE LATERAL
É uma perturbação músculo-esquelética caracterizada por dor e hiperalgesia mecânica no epicôndilo lateral, que se pode estender para o antebraço e punho e diminuir a força manual, especialmente nos músculos extensores do antebraço.
A epicondilite lateral é muito comum no adulto entre os 30 e 50 anos, afetando especialmente trabalhadores manuais, sem preferência de género.
A dor tem instalação progressiva, provocada por microtraumas repetitivos e é descrita como profunda, forte, latejante e por vezes com dormência nos músculos do antebraço.
O tratamento é multidisciplinar, embora a terapia física seja a mais utilizada, com recurso a ultra-sons, exercício, crioterapia e fisioterapia com mobilização da articulação. -
DOR RELACIONADA COM OSTEOARTRITE
A osteoartrite (OA) é o distúrbio articular mais comum e a principal causa de incapacidade nos idosos.
A OA localiza-se mais frequentemente na anca, joelho ou mão, e menos no ombro, cotovelo, punho ou tornozelo. Para o diagnóstico o doente deve dor e 5 dos seguintes critérios: Idade>50 anos, rigidez<30 minutos, crepitação, sensibilidade da região óssea, alargamento ósseo, ausência de calor, velocidade de sedimentaçãoo< 40 mm/h, fator reumatoide < 1:40, sinais de OA no líquido sinovial e osteofitos.
O tratamento é multimodal, com fármacos analgésicos, injeção intra-articular de corticosteróides ou ácido hialurónico e substituição articular cirúrgica. -
DOR MÚSCULO-ESQUELÉTICA CRÓNICA. TRATAMENTO INVASIVO BASEADO NA EVIDÊNCIA
Os doentes que não respondem ao tratamento conservador e mantém má qualidade de vida são eventuais candidatos a tratamento invasivo.
Os bloqueios nervosos são o tipo mais comum de procedimentos diagnósticos invasivos, tendo sido demonstrada a sua validade para os nervos que suprem as articulações zigapofisárias da coluna cervical e lombar.
Em relação a procedimentos terapêuticos, a desenervação dos nervos das articulações zigapofisárias é altamente eficaz, tendo o potencial de fornecer alívio completo da dor. A principal desvantagem é a duração limitada devido à regeneração do nervo (em média 9-10 meses), sendo que o procedimento pode ser repetido com a mesma probabilidade de sucesso.
Em relação às infiltrações com corticosteróides, a evidência atual não suporta o seu amplo uso nas situações de dor músculo-esquelética. -
DOR MIOFASCIAL
É uma condição músculo-esquelética caracterizada por dor local e referida, profunda, com presença de pontos-gatilho em qualquer região do organismo. Os pontos gatilho estão associados a enxaqueca, cefaleia de tensão, disfunção temporo-mandibular, cervicalgias, omalgia, epicondilite, síndrome de túnel cárpico e lombalgia.
O diagnóstico é essencialmente clínico, em que o doente deve apresentar pelo menos uma banda tensa palpável, hipersensível, num músculo esquelético e reprodução da sensação de dor referida com estimulação de um ponto gatilho.
A intervenção é multimodal podendo recorrer a massagem, dry-needling, laser e exercício. -
PERTURBAÇÕES FUNCIONAIS
O termo "Síndrome Somática Funcional" refere-se à sobreposição de diversas sindromes que se caraterizam mais por sintomas associados a sofrimento e incapacidade do que por anomalias estruturais ou funcionais, associados a grandes implicações socioculturais e económicas. Neste grupo inclui-se o síndrome de cólon irritável, fibromialgia, síndrome de fadiga crónica, perturbação de stress pós-traumático e síndrome de pernas inquietas.
A evidência atual apoia uma abordagem equilibrada entre o tratamento de órgãos específicos e tratamento cognitivo-comportamental na abordagem das perturbações funcionais. -
CERVICALGIA
A cervicalgia é um problema comum do mundo industrializado (afeta anualmente 30 a 50% da população mundial) e constitui uma importante causa de incapacidade. Os fatores de risco são trabalho repetitivo, longos períodos de flexão cervical, stress no trabalho, tabagismo e trauma prévio do pescoço e ombros.
A cervicalgia tem uma instalação gradual ou pós-traumática, associada a rigidez do pescoço, cefaleia, tonturas e propagação da dor aos ombros e extremidades superiores. Quando a etiologia é traumática pode ainda apresentar sintomas temporo-mandibulares, distúrbios visuais, auditivos, da cognição, do sono e emocionais.
O tratamento é multimodal, englobando exercício físico, mobilização, manipulação, acupunctura, laser de baixa potência, campos eletromagnéticos e intervenções psicológicas. -
AVALIAÇÃO DA DOR MUSCULO-ESQUELÉTICA: EXPERIMENTAL E CLÍNICA
A dor musculo-esquelética manifesta-se como dor referida para estruturas somáticas distantes, hiperalgesia localizada ou generalizada dos tecidos profundos, transição da dor aguda para dor crónica e perturbação da função muscular. A sensação de dor resulta da ativação de nociceptores musculares polimodais do grupo III (fibras Aδ) e do grupo IV (fibras C).
É difícil distinguir a dor originada nos tendões, ligamentos, ossos, articulações e suas cápsulas. Kellgren foi um dos pioneiros no estudo experimental das características difusas da dor muscular exógena e das reais localizações de dor referida por ativação seletiva de grupos musculares específicos.
A algometria por pressão é a técnica quantitativa mais usada para avaliar a sensibilidade em tecidos miofasciais e articulações.
A dor referida pode ser avaliada por injeção intramuscular de várias substâncias químicas tais como soro hipertónico, capsaicina, e glutamato.Download (Português)
-
ASPETOS BÁSICOS DA DOR MUSCULAR
As perturbações músculo-esqueléticas são a principal causa de dor na população.
A dor muscular e a dor cutânea são objectiva e subjetivamente distintas, sendo que a dor muscular é pungente (semelhante a uma cãibra) e referida a estruturas somáticas profundas, enquanto a dor cutânea é aguda e lancinante. Os nociceptores musculares são terminações nervosas livres que estão conectadas ao SNC por finas fibras mielinizadas (grupo III) ou não mielinizadas (grupo IV), compreendendo receptores mecanosensíveis de alto limiar e de baixo limiar (presumivelmente não-nociceptivos).
O input nociceptivo do músculo produz mais alterações neuroplásticas centrais que o da pele, sendo que para cada input de longa duração, aumenta a excitabilidade dos neurónios centrais levando a dor, hiperalgesia, e dor referida, esta última provavelmente devido a abertura de sinapses silenciosas. -
ARTRALGIA
A dor articular (artralgia) é um dos tipos mais frequentes de dor, cujas principais causas são o traumatismo e a inflamação (aos 65 anos mais de 90% da população tem pelo menos uma articulação com osteoartrose).
A artralgia pode estar associada a compromisso funcional articular, que varia desde uma simples restrição de movimentos à completa incapacidade.
A artralgia pode ser aguda ou crónica, envolver apenas uma articulação (trauma ou osteoartrite) ou várias (ex.: artrite reumatoide). A dor em geral é surda e vaga, podendo resultar em deterioração física, claudicação, restrição de movimentos e perda de força.
O diagnóstico é clínico e imagiológico, podendo ainda recorrer a análises de sangue e do líquido sinovial.
O tratamento é feito com fármacos analgésicos , fisioterapia, exercício, educação e quando necessário, fármacos modificadores do curso da doença ou substituição cirúrgica da articulação. -
ABORDAGEM MULTIDISCIPLINAR NA CONDUTA DA DOR MÚSCULO-ESQUELÉTICA
O cuidado interdisciplinar é definido como tratamento realizado por múltiplos profissionais que integram a equipa, reunida por comunicação frequente e objetivos comuns, focalizada nos resultados. Esta abordagem tem uma média de redução da dor de 20 a 30%, um aumento da atividade física em 65% e uma média de retorno ao trabalho de 66%.
O modelo bio-psico-social vê a dor e incapacidade como uma interação complexa e dinâmica entre fatores fisiológicos, psicológicos e sociais que pode perpetuar e até agravar a apresentação clínica do doente.
A equipa de base pode ser constituída por médico, psicólogo, enfermeiro especializado, fisioterapeuta, terapeuta ocupacional, conselheiro vocacional e farmacêutico. -
OSTEOPOROSE
A osteoporose é uma doença sistémica caraterizada por diminuição da massa óssea e deterioração da microarquitectura do tecido ósseo, levando a fragilidade e maior susceptibilidade a fraturas. A sua elevada prevalência mundial (afeta mais de 200 milhões de pessoas no mundo inteiro)torna-a um grave problema de saúde pública associada a incapacidade e dor.
É uma doença silenciosa, resultante de um desequilíbrio entre a formação e reabsorção óssea, com perda de massa óssea, que em si não produz sintomatologia. A dor surge associada a fraturas, que se podem desenvolver após trauma mínimo ou inaparente, ou até na sua ausência!
A compressão de múltiplas fraturas torácicas pode causar cifose dorsal, sobrecarga nos músculos e ligamentos espinhais e causar dor crónica, especialmente a nível lombar.
O diagnóstico é feito por densitometria óssea. Os objetivos do tratamento são.a prevenção de fraturas, diminuição da dor e manutenção da função, com recurso a suplementos nutricionais, fármacos analgésicos, terapia física (TENS) e exercício físico adaptado. -
ARTRITE REUMATÓIDE
É uma doença crónica, auto-imune, de causa desconhecida, com inflamação persistente que atinge principalmente as articulações periféricas.
Tem uma prevalência de 0,5 a 1,5% da população, afeta mais as mulheres dos 30 aos 55 anos e resulta numa dificuldade progressiva, em que quase metade dos doentes apresentam prejuízo funcional importante ao fim de 10 anos de progressão da doença.
O diagnóstico é feito se o doente apresenta quatro ou mais critérios do American College of Rheumatology: Rigidez matinal e em torno das articulações de pelo menos uma hora; Edema de três ou mais articulações; Edema das articulações interfalângicas proximais e articulações do metacarpo ou punho; Artrite simétrica; Nódulos subcutâneos; Factor reumatoide positivo; Radiografia com erosões ou osteopenia peri-articular e do punho. -
LESÃO EM CHICOTE
Este tipo de lesão está associada a um mecanismo de transferência de energia para o pescoço devido a aceleração-desaceleração decorrente de um acidente de viação. O impacto pode resultar em lesões esqueléticas (especialmente articulações zigapofisárias) e de tecidos moles, os quais podem ocasionar uma variedade de manifestações clínicas: cervicalgia, rigidez do pescoço, parestesia, perturbações visuais e auditivas, tontura e dificuldades cognitivas como perda de memória.
As intervenções com forte nível de evidência de eficácia no tratamento são: promoção da tranquilidade, educação e manutenção de atividade normal.Download (English)
-
DOR NO OMBRO
Caracteriza-se por dor nas várias articulações, músculos, tendões e bursas envolvidos no movimento do ombro. São múltiplos os fatores que podem contribuir, isoladamente ou em associação: condições inflamatórias, movimento excessivo, limitação de movimentos e fraqueza ou desequilíbrio muscular.
Quando a omalgia é grave pode irradiar para o braço, cotovelo e pescoço, produzir fraqueza muscular, limitação da amplitude de movimentos do braço e interrupção do sono.
O tratamento pode envolver injeções de corticosteróides, manipulação articular, fisioterapia e cirurgia. -
DOR NA DISFUNÇÃO TEMPORO-MANDIBULAR (DTM)
A DTM é um termo amplo que envolve múltiplas alterações dos músculos mastigatórios, articulação temporo-mandibular (ATM) e estruturas associadas a ambos. Surge em 4 a 12% da população geral, com preferência pelo sexo feminino, entre os 20 e 40 anos.
A dor dos músculos da mastigação é localizada, especialmente nos elevadores da mandíbula e ao redor do ouvido, presente em repouso e agravada pela função mandibular. Associa-se limitação do movimento, sensação de ouvido tapado e cervicalgia.
A artralgia da ATM é mais aguda e localizada à própria articulação e tecidos circundantes, com irradiação ao ouvido. A dor pode limitar o movimento e função articular e associar-se ao deslocamento ou disfunção do disco articular, o que provoca "cliques" ou bloqueio da articulação. -
DOR E LESÕES RELACIONADAS COM O DESPORTO E EXERCÍCIO
O exercício físico tem inúmeros benefícios para a saúde, havendo cada vez mais indivíduos que o praticam, no entanto, 8 a 15% de todas as lesões agudas registadas nas urgências resultam de práticas desportivas.
Estas lesões podem resultar de sobrecarga ou excessivo ou repetitivo que, com o passar do tempo excedem a capacidade natural de regeneração do organismo.
O diagnóstico e tratamento depende do tipo de lesão.
DOR VISCERAL
O Ano Global Contra a Dor assinalado pela IASP e o Ano Europeu Contra a Dor assinalado pela EFIC entre outubro de 2012 e outubro de 2013, teve como tema a Dor Visceral.
Foram desenvolvidas, para profissionais de saúde e pacientes, várias acções dedicadas a esta questão.
Em anexo remetemos informação relevante sobre Dor Visceral, emanada pela IASP e EFIC.
APRESENTAÇÃO: AGUDA VS CRÓNICA DA DOR VISCERAL
A dor visceral tem origem nos órgãos internos e pode dever-se a inflamação, infeção, perturbações da motilidade dos órgãos, neoplasias, alterações nos nervos transmissores das sensações viscerais ou isquemia.
A dor visceral aguda pode estar associada a situações reversíveis ou com risco de vida que devem ser adequadamente consideradas.
Tradicionalmente, a dor visceral crónica causada por uma lesão patológica detectável por meios auxiliares de diagnóstico tem sido categorizada como "orgânica", e "funcional" quando a etiologia permanece obscura, pensando-se que possa existir uma hipersensibilidade visceral periférica ou central.
A dor é angustiante e, processos psicológicos e psiquiátricos subjacentes, alteram a resposta a eventos dolorosos. Intervenções seguras e comportamentais são apropriadas para todos os distúrbios dolorosos, mas podem ser particularmente benéficas quando os sintomas são recorrentes ou persistentes.
-
SÍNDROME DE DOR ABDOMINAL FUNCIONAL (SDAF)
A SDAF é um estado de dor abdominal crónica recorrente não devido a doenças estruturais, orgânicas ou metabólicas. Não se relaciona com estímulos fisiológicos como comer, defecação, menstruação ou exercício físico.
É mais frequente em mulheres na 4ª década de vida.
O diagnóstico baseia-se nos critérios de Roma III e na exclusão de doenças orgânicas, estruturais ou químicas.
Os objectivos do tratamento são reduzir o sofrimento e melhorar a qualidade de vida, com base numa abordagem biopsicossocial, parceria médico-doente e fármacos antidepressivos. -
CISTITE INTERSTICIAL/SÍNDROME DE DOR VESICAL (CI/SDV)
A cistite intersticial/síndrome de dor vesical (CI/SDV) manifestam-se como uma dor crónica, pressão ou desconforto, associada a urgência ou frequência urinária, sem qualquer causa aparente (neoplasia, infeção ou anomalia estrutural). Pode associar-se a polaquiúria, nictúria e evidência cistoscópica de glomerulações (hemorragias petéquiais submucosas) ou lesões/úlceras na mucosa (lesões de Hunner).
A prevalência é maior em mulheres na 4ª década de vida, estando frequentemente associada a fibromialgia, síndrome de cólon irritável, cefaleias, alergias, distúrbios reumatológicos, vulvodínia, depressão e ansiedade.
A fisiopatologia é mal conhecida mas provavelmente multifatorial, englobando as teorias: uma barreira de revestimento da bexiga incompleta, presença de mastócitos ou outros factores imunológicos, hipersensibilidade do sistema nervoso periférico ou central, fatores genéticos e espasmo muscular do pavimento pélvico. -
EPIDEMIOLOGIA DA DOR ABDOMINAL
A dor abdominal é um sintoma comum que origina milhões de consultas em ambulatório. A dor abdominal é o principal sintoma associado aos diagnósticos mais frequentes de internamento em Gastroenterologia nos Estados Unidos: cálculos biliares, pancreatite aguda, apendicite aguda e diverticulite.
A dor abdominal é também a característica mais comum dos distúrbios gastrointestinais funcionais, tais como o síndrome de cólon irritável e dispepsia funcional.
Em resumo, tanto os distúrbios gastrointestinais funcionais como orgânicos podem cursar com dor abdominal, conduzindo a significativos custos em cuidados de saúde.Download (Português)
-
NEUROBIOLOGIA DA DOR VISCERAL
A dor visceral é uma dor com origem nos órgãos internos, mal localizada, referida, sem uma associação coerente com a patologia e com forte resposta autonómica desencadeada por estímulos mínimos.
A dor referida tem dois componentes: (1) localização da dor em tecidos somáticos cujo inervação nociceptiva se encontra no mesmo segmento espinhal (ex.: dor isquémica cardíaca sentida no peito e no braço) e (2) sensitização de todos os tecidos com inervação no mesmo segmento espinhal (ex.: dor à palpação dos músculos do dorso em doente com cólica renal).
Neste folheto descrevem-se as vias periféricas e centrais responsáveis pela sensação visceral. -
SÍNDROME DE DOR PÉLVICA CRÓNICA MASCULINA
O síndrome de dor crónica pélvica masculina apresenta-se como uma pressão ou desconforto localizados na pélvis, períneo ou órgãos genitais, não sendo originada em causas explicáveis como infeção, neoplasia o anomalia estrutural. Pode ser acompanhada por disúria, dor na ejaculação, sintomas urinários obstrutivos ou irritativos e disfunção sexual. Os sintomas sistémicos incluem mialgias, artralgias e fadiga inexplicável e, como comorbilidade surge depressão, stress e ansiedade.
A fisiopatologia ainda é desconhecida mas provavelmente é um processo complexo e multifatorial que resulta num síndrome de dor crónica neuropática/muscular.
O tratamento da dor é multimodal, deve ser avaliado o impacto da dor e tratamento na função sexual, podendo ser utilizados fármacos com indicação na dor neuropática, associados a terapia cognitivo-comportamental.
A cirurgia deve ser reservada para indicações específicas (ex.: obstrução uretral ou do colo da bexiga). -
DISTÚRBIOS INTESTINAIS FUNCIONAIS DOLOROSOS: FATORES PSICOLÓGICOS
O síndrome de cólon irritável e a dispepsia funcional são dois exemplos de distúrbios intestinais funcionais. Cursam com dor abdominal, persistente ou recorrente e são muito comuns em todo o mundo, afetando 15-20% da população.
Existem dois grandes mecanismos fisiopatológicos para explicar este síndrome: (1)hipersensibilidade visceral à distensão mecânica que parece correlacionar-se com a dor pós-prandial e (2) perturbações psicológicas e psiquiátricas (essencialmente ansiedade, depressão e somatização) que são muito comuns nestes doentes, podendo ter um papel patogénico.
Diversos estudos clínicos têm sugerido que a comorbilidade psicossocial é um dos principais contribuintes para a gravidade da dispepsia funcional e o seu impacto na qualidade de vida. Por este motivo, o tratamento bem sucedido de doentes com distúrbios intestinais funcionais requer uma atenção particular a estes factores psicossociais e, muitas vezes, consulta com profissionais de saúde mental. -
DOR CRÓNICA TORÁCICA
A dor torácica semelhante à dor da angina é um sintoma alarmante, no entanto, 10% a 50% destes doentes, após investigação invasiva, não têm doença cardíaca e são classificados como tendo dor torácica de origem não cardíaca (DTNC).
A DTNC pode ter na sua génese perturbações gastrointestinais, pulmonares, músculo-esqueléticas, infecciosas ou relacionadas com droga e problemas psicológicos, sendo que o esófago é considerado como o principal envolvido na DTNC. A dor é descrita como opressiva ou ardor e pode ser desencadeada pela deglutição ou exercício.
A avaliação diagnóstica gastrointestinal destina-se a demonstrar ou excluir refluxo gastroesofágico patológico, hipersensibilidade ou anomalias motoras do esófago.
O tratamento é um desafio, pelo natureza heterogénea da doença, podendo ser feito com fármacos supressores da secreção ácida, relaxantes musculares, antidepressivos tricíclicos, inibidores seletivos da recaptação da serotonina e da serotonina-noradrenalina. Têm sido relatadas melhorias sintomáticas com adenosina, injeções endoscópicas de toxina botulínica, terapia cognitivo-comportamental e hipnoterapia. -
PANCREATITE
Pancreatite é a dor causada pela inflamação do pâncreas, podendo ser aguda, por destruição aguda de tecido pancreático, ou crónica, com lesão permanente e compromisso funcional, associada a fibrose pancreática. A pancreatite crónica pode cursar com exacerbações, habitualmente desencadeadas pelo consumo de álcool ou alimentos gordurosos.
A dor é localizada à região epigástrica e dorso, acompanhada de vómitos (por vezes mais problemáticos que a própria dor), perda de peso, esteatorreia e má absorção.
O tratamento da maioria dos episódios de pancreatite aguda é conservador, com reposição hidro-electrolítica, restrição alimentar e abstinência de álcool. Quando a necrose pancreática é significativa, há infeção ou outros processos metabólicos sistémicos, a pancreatite pode ser uma ameaça à vida e requerer intervenção médica e cirúrgica agressivas.
CEFALEIAS
O Ano Global Contra a Dor assinalado pela IASP entre outubro de 2011 e outubro de 2012, teve como tema as Cefaleias.
Foram desenvolvidas, para profissionais de saúde e pacientes, várias ações dedicadas a esta questão.
Em anexo remetemos informação relevante sobre Cefaleias, emanada pela IASP.
-
NEUROMODULAÇÃO NAS CEFALEIAS PRIMÁRIAS
Podemos dividir a neuromodulação em:
- Invasiva – estimulação de nervo periférico, do vago, medular e cerebral profunda hipotalâmica;
- Não invasiva – Estimulação elétrica transcutânea de nervo (TENS), magnética transcraniana e transcraneana com corrente direta.
O princípio subjacente é a modulação de estruturas neuronais que estão envolvidas direta ou indiretamente na transmissão de estímulos dolorosos ou no processamento cerebral destes estímulos.
Enquanto as técnicas não invasivas têm uma utilização mais liberal, para as técnicas invasivas os doentes devem ser criteriosamente selecionados e tratados por uma equipa multidisciplinar, tendo em consideração os riscos potenciais.
Assim sendo, a abordagem neuromoduladora é uma arma promissora como opção adicional nas situações de cefaleia refratária, após cuidadosa seleção. -
CEFALEIA POR USO EXCESSIVO DE MEDICAMENTOS
É um tipo de cefaleia que ocorre em doentes que já sofrem de uma cefaleia primária, especialmente a enxaqueca. O uso excessivo de medicamentos é um importante factor de risco na progressão de uma cefaleia episódica para uma cefaleia crónica. Os fármacos envolvidos podem ser analgésicos comuns, combinados, ergotamínicos, triptanos ou opióides, desde que tomados regularmente (>10 dias por mês).
A prevalência é entre 0,7 e 1,7%, dependendo dos critérios diagnósticos utilizados, sendo que nos centros especializados pode chegar a 15%. Em 50% dos doentes com cefaleia diária este é o principal diagnóstico considerado.
O tratamento desta cefaleia passa necessariamente pela retirada abrupta ou gradual do analgésico em uso excessivo, acompanhada por medicação profilática, podendo também ser útil a utilização transitória de corticoides para controlar os sintomas de abstinência. Por vezes o tratamento tem de ser realizado em centros com acompanhamento multidisciplinar a fim de evitar a recorrência da cefaleia.companhamento multidisciplinar a fim de evitar a recorrência da cefaleia. -
CEFALEIAS TRIGÉMINO-AUTONÓMICAS (CTA)
As CTA são um grupo de cefaleias idiopáticas onde há ativação das vias nociceptivas trigeminovasculares associada a ativação autonómica craniana reflexa. Deste grupo fazem parte a cefaleia em salvas (episódica ou crónica), a hemicrania paroxística (episódica ou crónica) e a cefaleia breve, unilateral, neuralgiforme com hiperemia conjuntival e lacrimejo (SUNCT). Estas cefaleias têm em comum as crises de curta duração, unilaterais, de dor muito intensa e sintomas autonómicos típicos acompanhantes, diferindo quanto à duração, frequência e ritmo das crises, bem como na intensidade da dor, sintomas autonómicos e opções terapêuticas.
Fisiopatologicamente estão relacionadas com ativação do hipotálamo.
O diagnóstico é clínico e, na forma episódica , as crises são curtas (15 a 180 minutos), diárias, durante semanas, seguidas por um período de remissão que pode durar 12 meses, o que não acontece na forma crónica em que a remissão não chega a um mês.
O tratamento agudo é feito com oxigénio puro, ergotamina e triptano subcutâneo ou sray nasal. A terapia profilática é feita com verapamil, carbonato de lítio ou corticoides. -
GENÉTICA EM CEFALEIA
A enxaqueca é a cefaleia primária mais estudada em genética, sendo causada por uma combinação de fatores ambientais e genéticos, estes últimos mais importantes na enxaqueca com aura.
O estudo genético das cefaleias primárias tem ajudado na compreensão das bases moleculares destas doenças. A enxaqueca hemiplégica familiar é a mais estudada, havendo mutações nos canais de sódio e cálcio, resultando num aumento das vias excitatórias glutaminergicas.
No futuro, o verdadeiro desafio será combinar a pesquisa genética e neurobiologia para melhor esclarecer as variantes de genes causadores de cefaleias e estabelecer novos tratamentos. -
NEVRALGIA DO TRIGÉMIO (NT) E DOR FACIAL IDIOPÁTICA PERSISTENTE (DFIP)
A NT apresenta-se como uma dor unilateral, tipo choque elétrico, de início e fim abruptos, no território de um ou mais ramos do nervo trigémio. Pensa-se que pode ser causada por compressão vascular por um vaso tortuoso, ou secundária a tumores, esclerose múltipla ou malformações artério-venosas. O tratamento médico baseia-se na utilização de anticonvulsivantes e o cirúrgico pode consistir na descompressão microvascular, técnicas percutâneas de lesão do gânglio de Gasser ou cirurgia com Gamma Knife.
A DFIP é uma dor facial persistente sem as características das nevralgias cranianas e que não pode ser atribuída a outro distúrbio. A dor é unilateral, contínua ou intermitente, descrita como surda, profunda e mal localizada, sem distribuição neurológica, perda sensorial ou outros deficits neurológicos. A avaliação diagnóstica com Rx, TAC e RMN não demonstram anomalias relevantes. A dor pode ser iniciada por cirurgias ou trauma da face, dentes ou gengivas, mas persiste sem qualquer causa local demonstrável.
Do ponto de vista terapêutico há poucos estudos conclusivos, sendo que a associação de antidepressivos com terapia cognitivo-comportamental pode melhorar a qualidade de vida destes doentes. -
CEFALEIAS DE CURTA DURAÇÃO E EM FACADA
Englobam-se nesta definição: (1) cefaleia em facada, primária ou secundaria, (2) cefaleia da tosse, primária ou sintomática, (3) SUNCT (ver "fact sheet sobre cefaleias trigémino-autonómicas). Estas cefaleias têm em comum a dor unilateral com sensação de facada que dura alguns segundos.
Os sintomas têm início cerca dos 45 anos, significativamente mais frequente em mulheres e em portadores de cefaleias primárias, excepto na cefaleia primária da tosse que ocorre sobretudo em homens acimas dos 40 anos.
A cefaleia em facadas tem um carácter paroxístico, com crises que duram segundos, únicas ou em agrupamentos de dor em pontada, de curta duração, unilaterais, sem outros sintomas associados. O tratamento só tem indicação quando as crises são muito frequentes, feito com indometacina em primeira linha e melatonina, gabapentina, nifedipina e celecoxib como alternativas.
A cefaleia primária da tosse é sentida como pontada/facada ou dor explosiva que dura segundos a minutos, desencadeada pela tosse, espirro ou esforço, localizada na região posterior da cabeça. A indometacina é eficaz no seu tratamento, podendo a acetazolamida ser uma alternativa. -
ENXAQUECA E ALTERAÇÕES HORMONAIS
A enxaqueca afeta uma em cada cinco mulheres e um em cada treze homens em idade reprodutiva. A menstruação é um dos fatores de risco mais importantes para a enxaqueca sem aura, sendo que há diminuição das crises após a menopausa. 50 a 60% das mulheres com enxaqueca apresenta cefaleia menstrual, cujo risco de ocorrer aumenta durante cinco dias peri-menstruais. Existem dois tipos de enxaqueca menstrual: (1) relacionada com menstruação (sem aura, ocorre dois dias antes e três dias depois do primeiro dia do ciclo menstrual, com crises adicionais com e sem aura em outros períodos do ciclo), (2) menstrual pura (apenas nos dois dias antes e três dias depois do início do ciclo menstrual).
Estas cefaleias associam-se à queda do estrogénio e aumento das prostaglandinas que ocorre dias antes da menstruação.O tratamento pode ser feito com sumatriptano, ácido mefenâmico , rizatriptano e uma combinação de sumatriptano/naproxeno. A profilaxia pode ser feita com estradiol subcutâneo, frovatriptano ou naratriptano. -
NEUROIMAGEM EM CEFALEIA
A neuroimagem pode ser:
- Diagnóstica (TAC e RMN) – utilizada para excluir causas secundarias como tumores cerebrais;
- Funcional (PET - tomografia por emissão de positrons e ressonância magnética funcional) – utilizada em pesquisa científica, investiga o funcionamento do cérebro;
- Morfométrica ou estrutural – utilizada em investigação científica para perceber, por exemplo, as diferenças estruturais entre doentes com e sem enxaqueca.
A neuroimagem funcional e estrutural ajudou a elucidar a função do tronco cerebral na enxaqueca. Nas cefaleias em salvas a PET, durante as crises agudas, detetou uma ativação na substância cinzenta hipotalâmica ipsilateral que não se verifica fora das crises de dor.
A neuroimagem tem ajudado a entender o substrato anatómico e fisiológico das cefaleias primárias, podendo no futuro contribuir para o tratamento profilático e abortivo destas doenças. -
ALTERAÇÕES VASCULARES NA ENXAQUECA
O papel da vasodilatação na dor da enxaqueca tem sido objeto de intenso debate durante séculos. No entanto, durante a diminuição da pressão arterial e aumento da frequência cardíaca, assim como no exercício físico, as artérias podem dilatar acentuadamente sem que esta vasodilatação seja acompanhada por dor de cabeça, o que significa que a vasodilatação isoladamente não pode explicar a dor da enxaqueca.
Experiências realizadas em humanos sugerem a ativação de estruturas cerebrais profundas durante a crise de enxaqueca e experiências em animais sugerem que fibras nervosas sensíveis à dor são ativadas por substâncias vasodilatadoras sensitizantes, libertadas pelas terminações do trigémio ou pelos eferentes parassimpáticos.
Como tal é plausível dizer-se que as crises de enxaqueca são evocadas em estruturas cerebrais profundas e que estes mecanismos iniciais despoletam a libertação de substâncias vasoativas em torno dos vasos cerebrais, o que determina a sensibilização dos aferentes do trigémio, vasodilatação e dor. -
CEFALEIA NA INFÂNCIA E NA ADOLESCÊNCIA
A enxaqueca e a cefaleia de tensão são as mais prevalentes nesta faixa etária, embora as crianças e adolescentes possam ter todo o tipo de cefaleias primárias e secundarias. Os mecanismos fisiopatológicos envolvidos são semelhantes aos dos adultos mas o tratamento pode ser diferente.
Nesta faixa etária a enxaqueca apresenta mais sintomas gastrointestinais, pode ser bilateral, ter menor pulsatilidade e duração mais curta, com aura mais complexa. Existem síndromes percursores da enxaqueca: vómitos cíclicos, enxaqueca abdominal, torcicolo paroxístico e síndrome de "Alice no país das Maravilhas". Na enxaqueca o tratamento não farmacológico é preferencial, com boa resposta à terapia comportamental em grupo. Em relação à terapia farmacológica de fase aguda, o ibuprofeno e paracetamol são de primeira escolha até à puberdade. Em casos pontuais pode ser necessária profilaxia, feita com magnésio, extracto de raíz butterbur, coenzima Q10, flunarizina, propanolol e topiramato, com diferentes níveis de evidência e tolerabilidade.
Em relação à cefaleia de tensão episódica, a sua prevalência aumenta com a idade até cerca de 30% na puberdade, sendo rara a sua forma crónica. Tal como na enxaqueca, deve dar-se preferência ao tratamento não farmacológico, apesar de se poder utilizar paracetamol ou flupirtina nas crises muito intensas. Se houver indicação, a profilaxia deve ser feita com amitriptilina em doses baixas. -
ENXAQUECA E NEUROFISIOLOGIA
As técnicas neurofisiológicas permitem-nos estudar a atividade do sistema nervoso e na prática clínica diária elas são muito úteis no diagnóstico de doenças neurológicas como a epilepsia e as neuropatias.
No caso da enxaqueca a contribuição da neurofisiologia para o seu diagnostico é limitada, porque os seus resultados advêm da análise de grupo.
Estas técnicas podem ser utilizadas para determinar a disfunção do SNC e ajudar no entendimento da fisiopatologia da doença. Neste sentido verifica-se que, entre as crises, o cérebro do doente com enxaqueca possui uma redução do nível de pré-ativação e um compromisso da habituação a estímulos repetitivos, podendo estes fenómenos ter um papel importante na génese da enxaqueca.
DOR AGUDA
O Ano Mundial Contra a Dor assinalado pela IASP entre outubro de 2010 e outubro de 2011, teve como tema a Dor Aguda
Foram desenvolvidas, para profissionais de saúde e pacientes, várias ações dedicadas a esta questão.
Em anexo remetemos informação relevante sobre Dor Aguda, emanada pela IASP.
-
QUAL É O PROBLEMA?
A dor aguda é a consciencialização de um sinal nociceptivo produzido por uma lesão tecidual recente, que pode ser complicada pela sensibilização do sistema nervoso periférico e central. A intensidade da dor aguda relaciona-se com o processo inflamatório, cicatrização dos tecidos e o movimento, tendo como característica primordial a sua resolução.
Na natureza, a dor aguda sinaliza uma lesão tecidual e a sensibilização inibe o comportamento normal de uma forma protetora para minimizar o risco e promover a cicatrização sendo que, desta forma e embora seja desagradável, contribui para a sobrevivência. Em situações médicas, tais como cirurgia ou procedimentos invasivos, raramente tem utilidade, podendo até ser deletéria.
A variabilidade individual na intensidade da dor referida em resposta a situações idênticas, pode ser explicada por uma conjugação de fatores genéticos, epigenéticos, género e história pessoal.
Dor é o motivo de ida à urgência em 70% dos doentes e, apesar dos avanços científicos, o controlo inadequado da dor aguda continua a ser mais a regra do que a exceção.
A dor aguda tem consequências negativas para o doente, para os clínicos que o atendem e para os administradores da instituição. O controlo inadequado da dor coloca o doente em risco, cria sofrimento desnecessário, aumenta os custos dos cuidados de saúde e aumenta a probabilidade de progressão para dor crónica. -
PRINCÍPIOS DO CONTROLO DA DOR NOS DEPARTAMENTOS DE EMERGÊNCIA PARA PACIENTES COM CONDIÇÕES MÉDICAS DOLOROSAS AGUDAS
Dor é a razão mais comum para as pessoas procurarem cuidados de saúde, não estando a maioria das vezes relacionada com traumatismos e sim com doenças médicas como lombalgia e cervicalgia miofascial, dor abdominal, cefaleia, dor torácica e dor secundária a infeções respiratórias altas.
Para atingir um tratamento da dor satisfatório, o médico deve primeiro reconhecer e avaliar a dor, utilizando os instrumentos de avaliação padrão de uma forma rotineira.
Devem ser desenvolvidos e instituídos protocolos de avaliação e tratamento da dor, nos quais se devem incluir intervenções analgésicas iniciadas por enfermeiros porque podem resultar no alívio mais rápido da dor.
Descrevem-se diretrizes gerais para o tratamento de condições específicas, como a dor abdominal aguda, dor lombar aguda, cólica renal e enxaqueca. -
MECANISMOS DA DOR AGUDA
A sensação de dor aguda é causada por dano tecidual, podendo ocorrer na pele, músculos, ossos, tendões, ligamentos e órgãos, variando os sintomas de acordo com o tecido lesado e extensão da lesão. A informação álgica é transportada da periferia para o sistema nervoso central pelos nociceptores. A sensibilização é uma caraterística dos nociceptores, havendo uma resposta aumentada aos estímulos no local da lesão, chamada hiperalgesia primária. A ativação do nociceptor e a sua sensibilização são mediadas pelas prostaglandinas, fator de crescimento neural, interleucinas, citocinas e meio ácido, podendo ainda os nociceptores ser diretamente atingidos e ativados.
A manutenção da aferência nociceptiva durante ou após a lesão pode aumentar a capacidade de resposta dos neurónios nociceptivos no sistema nervoso central, chamada sensibilização central. Esta amplia a transmissão aferente dos tecidos periféricos e produz hiperalgesia secundaria, que é uma resposta álgica evocada por estímulos aplicados fora da área de lesão inicial. -
DOR AGUDA E CIRURGIA
A dor pós-operatória consiste num conjunto de variadas experiências sensoriais, emocionais e mentais desagradáveis, relacionadas com respostas autonómicas, endócrinas, metabólicas, fisiológicas e comportamentais.
Uma pesquisa recente demonstrou que mais de 80% dos doentes submetidos a cirurgia relatam dor no pós-operatório e que, apesar dos avanços substanciais nas pesquisas de dor, menos de metade recebem alívio adequado.
A dor pós-operatória é causada por lesão da pele, músculos, ossos, tendões, ligamentos e vísceras, dependendo a sua intensidade do tipo de tecido lesado e extensão da agressão cirúrgica.
A curto prazo a dor aguda não aliviada cria sofrimento desnecessário, pode aumentar a morbilidade e mortalidade peri-operatória, aumenta o tempo de internamento e custos associados.
Entre 10 e 50% dos doentes submetidos a cirurgias desenvolvem dor crónica pós-operatória, considerando-se que o risco de ocorrência da mesma aumenta nas situações de dor aguda mal controlada. -
MEDICINA DA DOR AGUDA: ONDE ESTÁ A EVIDÊNCIA?
Com o surgimento de novos fármacos e técnicas, o alívio da dor aguda tem ganho reconhecimento em variadas situações clínicas, assim como grupos específicos têm atraído a atenção – idosos, crianças, grávidas, doentes com deficits cognitivos e incapacidade de comunicação, doenças renais ou hepáticas e tolerantes a opióides.
Atualmente no tratamento da dor aguda, para além do alívio da dor, realça-se a diminuição da morbilidade pós-operatória, redução do risco de desenvolver dor crónica pós cirurgia, trauma ou uma condição médica aguda.
Um grupo de evidências só pode guiar a prática clínica se for reconhecida, sistematizada e atual. As revisões sistemáticas quantitativas (meta-análise) são o melhor nível de evidência disponível. As diretrizes da prática clínica oferecem orientações específicas de tratamento baseado na evidência de condições álgicas particulares. Os resumos abrangentes de evidências fornecem uma visão atual e geral das melhores evidências disponíveis para o tratamento da dor aguda de diferentes etiologias. As Tabelas de classificação analgésica podem resumir evidências de estudos aleatórios, duplamente cegos e doses únicas, de medicações individuais, comparadas com placebos, dadas a doentes com dor moderada a severa, requerendo alguma cautela a interpretação destes dados. -
INTERVENÇÕES: BENEFÍCIOS E BARREIRAS
A prevenção eficaz ou o alívio da dor aguda tem custo-eficácia e, para além do doente, também as instituições beneficiam com um bom controlo da dor.
A dor aguda pode ser controlada com recurso a várias intervenções, a designada "analgesia multimodal".
A anestesia regional visa impedir a passagem do estímulo nociceptivo; a medicação antiinflamatória visa a inflamação e a sensibilização dela decorrente; e as medicações espinhais visam controlar a sensibilização central. Os opióides visam a modulação endógena da dor.
Embora ninguém deseje que os doentes sofram desnecessariamente, continuam a haver barreiras para o tratamento adequado da dor aguda, quer por parte dos médicos e outros profissionais de saúde, quer pelos responsáveis institucionais. -
PORQUÊ AS LACUNAS ENTRE A EVIDÊNCIA E A PRÁTICA?
Os estudos baseados na evidência mostram que o tratamento ideal da dor aguda reduz o risco de complicações, permite alta hospitalar precoce, facilita a recuperação, aumenta a satisfação e melhora a qualidade de vida dos doentes, possibilitando a optimização dos recursos clínicos, além de diminuir os custos a curto e longo prazo. Evidências de alta qualidade atestam a eficácia de vários medicamentos e suas vias de administração, assim como de técnicas não farmacológicas no tratamento da dor aguda.
Ainda assim, na prática clínica mantém-se a subavaliação e subtratamento generalizados da dor aguda, assim como a falta de planos proactivos dirigidos para o tratamento da dor.
As lacunas entre a evidência e a prática refletem barreiras na implementação prática da evidência científica e a incapacidade a longo prazo de solucionar mitos prevalentes relacionados com a dor aguda e seu controlo, o que leva a pensar na existência de lacunas relacionadas com os profissionais de saúde, pacientes e sistema de saúde. -
COMO IMPLEMENTAR MUDANÇAS
Para facilitar a implementação de mudanças devem ser:
- Realizados ensaios clínicos que abordem situações clínicas mais realistas, focados nas consequências funcionais, efeitos colaterais e qualidade de vida, considerando ainda a relação custo-benefício entre as diferentes intervenções;
- As evidências baseadas em diretrizes e recomendações devem estar disponíveis no lugar de atendimento e ser escritas de forma acessível a todos os profissionais de saúde;
As evidências devem ser suplementadas por feedback e indicadores de qualidade, estrutura de registos para monitorizar situações clínicas e ainda sistemas de suporte de decisões clínicas; - Os doentes, seus cuidadores e o público devem ser informados sobre a importância do controlo da dor, segurança e eficácia dos tratamentos e considerados a mais valiosa fonte de feedback na avaliação da qualidade do controlo das dor.